 |
Последний доклад Всемирной организации здравоохранения выдержан в мрачных тонах. Мировая медицина может вернуться в эру, предшествовавшую открытию антибиотиков, когда смерть от туберкулеза, заражения крови и пневмонии была практически неизбежна. От некоторых препаратов, раньше спасавших миллионы жизней, теперь толку не больше, чем от таблетки глюкозы.
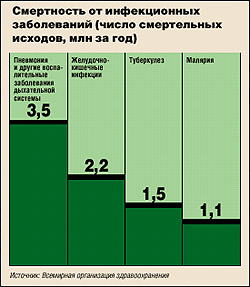
В результате появления устойчивых к антибиотикам возбудителей смертность от инфекционных болезней, достигшая минимума в 80-х годах, за последние двадцать лет удвоилась. По последним данным, в США от инфекционных заболеваний умирает 170 тыс. человек в год.
"Возможно, у нас осталось не больше десяти-пятнадцати лет, чтобы остановить наступление инфекционных болезней,— считает Дэвид Хейман, исполнительный директор программы ВОЗ по борьбе с инфекционными заболеваниями.— Мы должны успеть снизить уровень заболеваемости по всему миру, прежде чем бактерии окончательно потеряют чувствительность к лекарствам".
Победа бактерий над людьми может стать закономерным результатом развития цивилизации за последние полвека.
Изобретение века
В многочисленных опросах, проводившихся в разных странах по случаю вступления в новое тысячелетие, открытие вакцин и антибиотиков называлось в первой тройке выдающихся достижений ХХ века. Жизнь без антибиотиков сейчас совершенно нельзя себе представить. Даже те, кто любит рассуждать о неэффективности и вреде современных лекарств, прекрасно знают, что на крайний случай всегда есть антибиотики, так что вероятность умереть, скажем, от гриппа или ангины ничтожно мала. Микробиолог Зинаида Ермольева, получившая в 1942 году первые в СССР образцы пенициллина и наладившая его производство, объясняла значение антибиотиков так: "Понимаете, если бы в XIX веке был пенициллин, Пушкин бы не умер от раны".
Считается, что открытие и использование антибиотиков и вакцин прибавило примерно 20 лет к средней продолжительности жизни в развитых странах. В каждой семье есть человек, который остался в живых благодаря антибиотикам.
В США сейчас производится более 22,6 тыс. тонн антибиотических препаратов в год. Американцы ежегодно потребляют около 235 млн доз антибиотиков. Предполагается, что в 40-50% случаев лечения антибиотиками их использование бессмысленно.
Порочный круг
Почти сразу после того, как началось массовое применение пенициллина, ученые осознали, что чем больше мы используем антибиотик, тем быстрее он делается бесполезен. Люди не могут вырваться из порочного круга биологической "гонки вооружений": мы изобретаем лекарство — возбудители развивают устойчивость к нему — мы разрабатываем новое, более мощное оружие. На протяжении последних 50 лет эта гонка прошла уже несколько витков.
В основе явления, известного как устойчивость, или резистентность возбудителей заболеваний, лежит дарвиновский естественный отбор. Когда бактерии сталкиваются с антибиотиком, они проходят через сито селекции: все бактерии, чувствительные к антибиотику, погибают, а те немногочисленные, которые в результате естественных мутаций оказались к нему невосприимчивы, выживают. Эти резистентные бактерии начинают стремительно размножаться на территории, освободившейся в результате гибели конкурентов. Так возникает резистентная разновидность (штамм).
Резистентные бактерии быстро и охотно захватывают как отдельный организм, так и семью, летний лагерь, целые районы, и даже путешествуют из одной части света в другую.
Установлено, что когда один из членов семьи постоянно принимает антибиотик для лечения угревой сыпи, концентрация устойчивых к этому антибиотику бактерий на коже других членов семьи увеличивается. То же само происходит в больницах, домах престарелых и других местах, где антибиотики применяются много и регулярно.
Богатые и бедные
Помимо неустранимых биологических причин появления резистентности действуют и социальные причины: недостаточное количество (а часто и низкое качество) антибиотиков в развивающихся странах и их чрезмерное использование в развитых странах.
При обследовании населения США выяснилось, что носителями самого большого числа резистентных бактерий являются представители среднего класса, живущие в пригородах крупных городов. Именно эта категория населения более других склонна при любом "чихе" требовать от врача выписать антибиотик. Вообще 80% респираторных инфекций в мире лечат неправильно: поскольку в большинстве случаев такие болезни имеют вирусное, а не бактериальное происхождение, применение антибиотиков не приносит пользы. Более того, такое лечение создает идеальные условия для выработки у больного резистентности к антибиотику.
Если лечение назначено обоснованно, а человек по собственной инициативе "экономит" часть таблеток или прекращает курс лечения при первых признаках улучшения, он тоже рискует: не все бактерии успеют погибнуть, а выжившие уже не будут поддаваться лечению этим антибиотиком.
В отсталых странах главная причина распространения инфекционных заболеваний, в том числе с резистентными возбудителями, заключается в недоступности качественных антибиотиков. Бедные государства не могут себе позволить полностью оплачивать курс лечения антибиотиками, тем более что каждое новое, более мощное и эффективное лекарство, как правило, дороже предыдущего. Пациенты тоже бедные, поэтому многие из них продают выписанное им лекарство, вместо полного курса принимают только половину нужной дозы антибиотика или покупают лекарство подешевле — худшего качества, просроченное, а то и вообще поддельное.
Однако лекарственно-устойчивые бактерии обязаны своим триумфом не только неразумным пациентам. Свой вклад в усугубление проблемы вносят фермеры, фармацевтические компании и производители моющих средств.
Антибиотики в еде
В 1949 году на берегу реки Перл к северу от Нью-Йорка располагался фармацевтический завод, на котором производили тетрациклин. Местные жители заметили, что ниже по течению рыба значительно крупнее, чем обычная. Плесневой грибок, из которого изготавливали тетрациклин, выращивался на зерновом сусле, а использованное сусло сбрасывалось в реку, причем в нем оставалось до 95% антибиотика. Химик Томас Джукс, работавший на заводе, стал кормить этим суслом лабораторных животных и добился фантастических результатов: мыши, цыплята, поросята росли как безумные. Завод стал продавать отходы своего основного производства в качестве пищевой добавки для птицы и скота, и только позднее Джукс пришел к выводу о том, что чудесные свойства этой добавки объясняются именно присутствием в ней антибиотика.
Сейчас 75% свиней в США выращиваются на антибиотиках. Антибиотиками кормят 6% крупного рогатого скота, четверть цыплят и половину индеек. В мире на антибиотики для скота тратится $5 млрд в год. В результате животные, чье мясо и молоко люди употребляют в пищу, превратились в ходячие инкубаторы, в которых годами выращиваются лекарственно-устойчивые штаммы бактерий. Низкие дозы антибиотиков, разумеется, не убивают бактерии, а лишь помогают им привыкнуть к антибиотику.
Не только в США и Европе, но даже в России мясо и молоко серьезно "заражены" антибиотиками. В 11% проб мяса обнаруживаются тетрациклины, в 33% проб молока — пенициллины и в 25% — стрептомицин. Очевидно, что и у нас выращивание лекарственно-устойчивых бактерий идет полным ходом. Резистентные микроорганизмы вполне могут передаваться от животных к человеку — например, через непрожаренное мясо или сырые яйца. В одном из американских медицинских журналов был описан случай, когда 12-летний мальчик попал в больницу с тяжелым сальмонеллезом. Ребенок заразился, работая с животными на ферме своих родителей в штате Небраска. Поразившая его сальмонелла была устойчива к 13 антибиотикам.
Антибиотики в мыле
Американская медицинская ассоциация недавно выразила серьезное беспокойство по поводу неконтролируемого производства и применения антибактериального мыла, лосьона и бытовых обеззараживающих средств с антибактериальными свойствами. Конечно, производители косметики и моющих средств не позволили медикам принять резолюцию, призывающую ограничить использование этих товаров. Но врачи все-таки довели до сведения публики, что антимикробная бытовая химия не только бесполезна, но и может ускорить процесс приспособления бактерий к их потенциальным "киллерам". Чтобы доказать это, микробиологи успешно вырастили бактерии в одной емкости с триклозаном — одним из самых распространенных антисептиков. Соседство триклозана нисколько не смущало бактерии, которые он, по идее, должен убивать. Велика вероятность того, что и от антибиотиков этим бактериям не будет никакого вреда. Микробиологи отчаянно призывают к благоразумию: "Надо понимать, что бактерии необходимы в нашей жизни, и нет никакой нужды стерилизовать все в собственном доме". Достаточно мыть руки обычным мылом и не есть грязных овощей и фруктов, чтобы избежать инфекции.
Рецепт выживания
Что же все-таки делать, чтобы перехитрить бактерии? Первое и самое очевидное — правильно назначать больным антибиотики и принимать их так, как предписано. Больные должны точно выполнять предписания, а врачи — стараться обойтись наиболее слабым из эффективных средств, чтобы оставить в резерве более сильные препараты. Полезно также следить за тем, чтобы больные лечились разными препаратами — тогда бактериям будет труднее приспособиться и выработать защиту от антибиотиков.
Вторая напрашивающаяся мера — запрет на использование антибиотиков в сельском хозяйстве. Отчасти это уже сделано. Правда, совсем запретить, естественно, не удалось — ни фермеры, ни производители лекарств не согласны мириться с потерей прибылей. Так что антибиотики пока что просто ранжировали по степени их важности для людей. В запретный для животных и растений класс попали новые и наиболее действенные лекарства. Препараты второй группы можно использовать для лечения и профилактики болезней скота, но не для стимулирования роста. Наконец, лекарства, не представляющие большой ценности для людей, можно использовать на фермах в качестве пищевых добавок.
Есть и третья рекомендация: не пытаться истребить все окружающие микроорганизмы. Риск заражения от этих манипуляций не уменьшается, зато все подряд бактерии — болезнетворные, безобидные и полезные — постепенно мутируют и становятся невосприимчивы к враждебному бактерицидному окружению. Ну а в остальном остается положиться на микробиологов. Похоже, в последние годы они одумались и начали всерьез заниматься новыми антибиотиками. Схватка суперантибиотиков с суперинфекциями еще впереди.
КСЕНИЯ КИСЕЛЕВА
 |
Движение сопротивления микробов
Существуют штаммы по крайней мере трех бактерий, которые стали нечувствительны к большинству антибиотиков.Первый из них — так называемая внутрибольничная инфекция, служащая причиной огромного количества послеоперационных и послеродовых осложнений; кроме больниц и роддомов ею населены дома престарелых и инвалидов, а также детские приюты. Она вызывается стафилококками, которых не берут даже самые сильные антибиотики. Когда роддома, например, закрывают "на мойку", это как раз попытка избавиться от такого стафилококка.
Вторая — гонококк, вызывающий гоноррею (в просторечии триппер). Беда в том, что очень многие от стыда или страха перед уголовным преследованием за заражение венерическим заболеванием занимаются самолечением. Результаты таковы: от природы слабый гонококк сегодня стал совершенно неуязвим для антибиотиков пенициллинового ряда, и даже антибиотики третьего поколения (циклоспоринового ряда) не всегда справляются с ним.
Третья --малярийный плазмодий, вызывающий малярию. Он был совсем уже побежден, но в последнее время появились новые его штаммы, устойчивые к хлорохину, стандартному средству лечения малярии. Эффект наблюдается в 92 странах, наиболее сильно страдающих от малярии.
Суперинфекции, устойчивые сразу к нескольким группам антибиотиков, ежегодно становятся причиной смерти примерно 14 тысяч американцев.
Гонка вооружений под микроскопом
Чтобы выпустить на рынок новый антибиотик, требуется 15-20 лет и не менее $500 млн. Если раньше лечение инфекционных болезней стоило до $20 за курс лекарственного препарата, то теперь лечение некоторых инфекций обходится в $2 тыс. за курс.
Послевоенный бум в производстве и применении различных антибиотиков создал у многих фармакологических компаний впечатление, что потребность в новых поколениях лекарств снизилась. На первый план вышла более прибыльная борьба со СПИДом и сердечно-сосудистыми заболеваниями.
За последние пять лет управление США по контролю за пищевыми продуктами и лекарственными препаратами одобрило всего два действительно новых препарата — синерцид и зивокс. Остальные одобренные лекарства представляют собой модификации ранее известных антибиотиков. Стоимость лечения новыми лекарствами — $150-250 в день.
"Современные лекарства против туберкулеза бессильны"
Традиционные антибиотики уже не помогают бороться с болезнями. В России самую серьезную угрозу в последние годы представляет лекарственно-устойчивый туберкулез. Об этом рассказывает заместитель директора ЦНИИ туберкулеза РАМН Зульфира Корнилова.
— Современные лекарства зачастую бессильны против открытых форм туберкулеза. Начиная с 1991 года врачи-фтизиатры отмечают резкий рост заболеваемости туберкулезом. Уровень заболеваемости в России — 57,8 случаев на 100 тыс. населения, самый высокий в Европе. По сведениям Минздрава, в стране более 2,5 млн человек больны туберкулезом, а смертность от него достигла самого высокого уровня (50% всех летальных исходов, вызываемых инфекционными болезнями). В прошлом году умерли от туберкулеза 250 тысяч человек. Ситуация действительно близка к катастрофической.
Необходимо разрабатывать новые препараты взамен малоэффективных и устаревших. Туберкулез можно вылечить, если ежедневно принимать сразу четыре антибиотика в течение шести месяцев, но если этот курс не доводится до конца или нарушается из-за неполного набора лекарств или их низкого качества, болезнь переходит в особо опасную лекарственно-устойчивую форму. Она не поддается лечению стандартными антибиотиками и практически неизлечима. По оценкам международных организаций, лекарственно-устойчивым туберкулезом сегодня больны от 15 до 20 тысяч россиян, две трети из которых находятся в местах заключения.

