Новый способ бороться с бактериями, устойчивыми к антибиотикам
Пептидные соединения препятствуют формированию биопленок
Биопленки — сообщества микроорганизмов, расположенные на различных поверхностях и приобретающие повышенную устойчивость к антимикробным препаратам. Считается, что около 70% инфекционных заболеваний человека обусловлены или сопровождаются образованием биопленок.
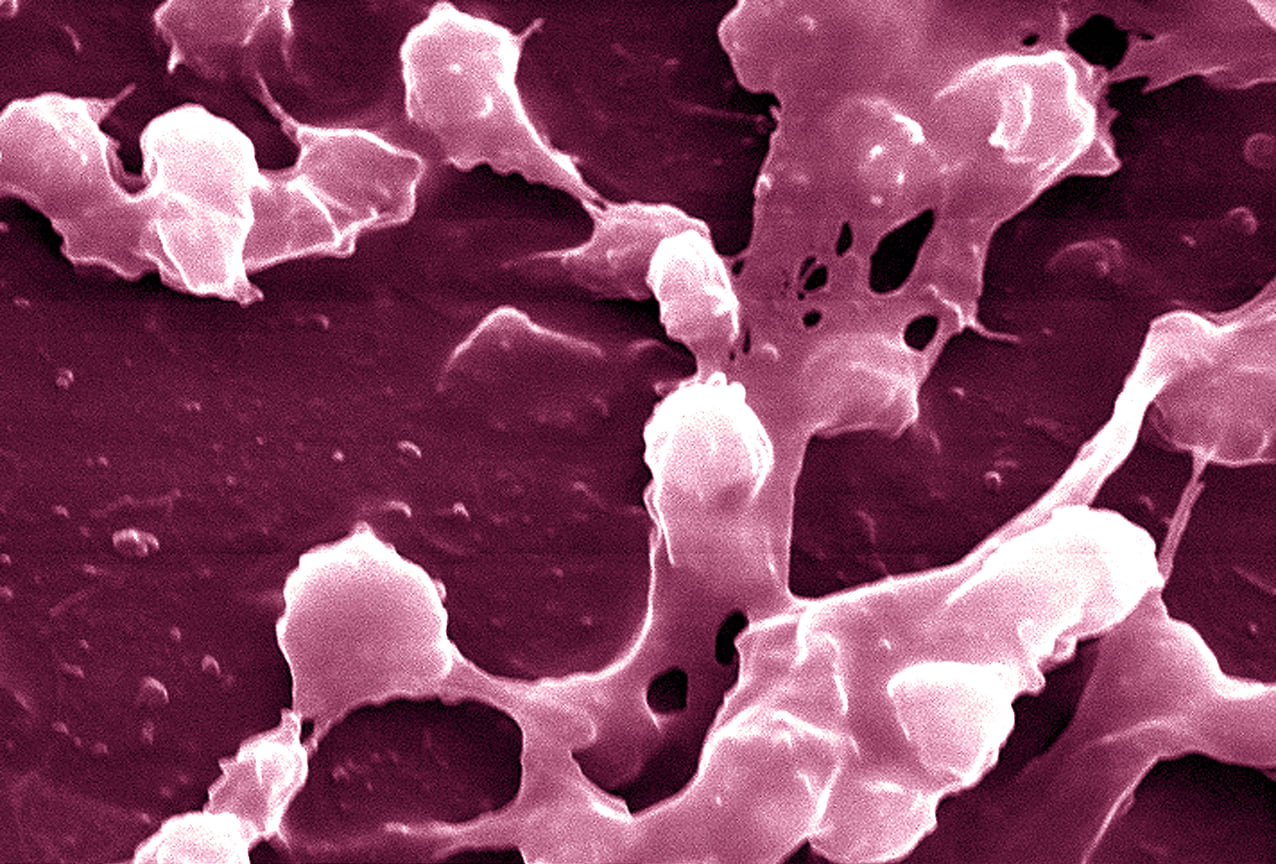
Фото: BSIP / UIG / Getty Images
Фото: BSIP / UIG / Getty Images
Сотрудниками НЦМУ «Центр персонализированной медицины», лаборатории альтернативных антимикробных биопрепаратов разработаны, химически синтезированы и исследованы пептидные соединения, активные в отношении биопленок, формируемых антибиотикорезистентными грамотрицательными бактериями Pseudomonas aeruginosa и Acinetobacter baumannii.
Данные соединения созданы на основе природных антимикробных пептидов, которые содержатся в клетках системы врожденного иммунитета человека и животных — в частности, нейтрофилах — и обеспечивают противоинфекционную защиту.
Показано, что созданные пептиды препятствуют формированию биопленок антибиотикорезистентными бактериями, полученными от пациентов с тяжелыми внутрибольничными инфекциями. Кроме того, ученые установили, что антибиопленочная активность пептидов может быть многократно повышена при их совместном применении с наночастицами серебра, а также некоторыми антибиотиками или антисептиками.
Научная разработка сотрудников НЦМУ «Центр персонализированной медицины» и дальнейшая деятельность в этом направлении позволят найти наиболее эффективные способы борьбы с антибиотикоустойчивыми бактериями, предотвратив формирование биопленок.
Научные центры мирового уровня (НЦМУ) создаются благодаря национальному проекту «Наука и университеты». Минобрнауки России реализует нацпроект «Наука и университеты» во исполнение указа президента РФ от 7 мая 2018 года №204 «О национальных целях и стратегических задачах развития Российской Федерации на период до 2024 года». Национальный проект «Наука и университеты» обеспечивает интеллектуальный потенциал страны, способствует развитию технологий и инноваций, экономики и общества.
Ольга Шамова, заместитель директора по научной работе, доктор биологических наук, член-корреспондент РАН:
— Как образуются биопленки? Как они связаны с инфекционными заболеваниями человека?
— Биопленка — это сообщество микроорганизмов, колонизирующих различные поверхности, как в неживой природе, так и на поверхностях, находящихся в живых организмах — на зубах, стенках кишечника, в мочеполовом тракте и пр. Биопленки могут образовываться и на изделиях медицинского назначения — внутренней поверхности катетеров, комплектующих аппаратов искусственной вентиляции легких и др., что способствует распространению внутрибольничных инфекций. В составе биопленки клетки микроорганизмов находятся в тесном контакте друг с другом и погружены во внеклеточное полимерное вещество (внеклеточный матрикс, или слизь), представляющее собой комплекс биополимеров (полисахариды, структурные белки, экзоферменты, нуклеиновые кислоты и др.), синтезируемый клетками микроорганизмов, образующих биопленки. В состав биопленок обычно входит несколько видов бактерий, могут присутствовать и грибы. Микроорганизмы, формирующие биопленки, приобретают повышенную устойчивость к антибиотикам и дезинфектантам, поэтому терапия инфекционных заболеваний, при которых образуются биопленки, осложнена, что приводит к хроническим и рецидивирующим инфекциям.
Биопленки формируются в несколько этапов. Сначала происходит первичное прикрепление микроорганизмов к той или иной поверхности (этот процесс называют также адгезией, или сорбцией). Эта стадия обратима. Далее происходит уже окончательное (необратимое) прикрепление, иначе называемое фиксацией. На этой стадии микробы выделяют внеклеточные полимеры (матрикс), обеспечивающие прочную адгезию. Затем микробная колония вступает в первую фазу «созревания», когда клетки, прикрепившиеся к поверхности, облегчают прикрепление последующих клеток, а внеклеточный матрикс удерживает вместе всю колонию. Клетки получают питательные вещества и активно делятся. На второй стадии созревания, или роста, образованная «зрелая» биопленка может изменять форму, размер. Внеклеточный матрикс защищает колонию от неблагоприятных факторов. Из сформированной биопленки впоследствии отрываются отдельные клетки, способные через некоторое время прикрепиться к поверхности и образовать новую колонию. Этот процесс называют дисперсией (выброс бактерий).
Лечение антибиотиками может иметь эффект на свободно плавающие бактерии (такое состояние бактерий называют планктонной фазой: бактерии плавают в жидкой среде подобно планктону в океане), которые высвобождаются биопленкой и являются причиной инфекционных обострений, но не в состоянии устранить устойчивое бактериальное сообщество, содержащееся в составе биопленок.
В организации и функционировании биопленок большую роль играет внеклеточный матрикс, который способствует пространственной организации этих структур, отграничивая биопленки от негативного влияния внешней среды. В частности, за счет высокой вязкости матрикса он препятствует равномерному распределению по всей биопленке неблагоприятных для нее веществ, таких как, например, антибиотики и дезинфектанты. Кроме того, матрикс может служить резервным источником некоторых питательных веществ, что повышает способность колонии переживать неблагоприятные условия.
Инфекции, сопровождающиеся формированием микробных биопленок, представляют чрезвычайно высокую опасность, так как терапия этих инфекций затруднена. К таким заболеваниям относятся легочные инфекции и кистозный фиброз, инфекции мочевыводящих путей, хронические тонзиллиты, ларингиты, отиты, синуситы, инфекции ротовой полости, различные раневые инфекции и др. При постановке имплантов также высок риск развития таких инфекций, так как биопленки могут формироваться на поверхности ортопедических имплантов, сердечных клапанов, сосудистых, уринарных катетеров, эндотрахеальных трубок, грудных имплантов и др.
Таким образом, поиск средств борьбы с микробными биопленками является важнейшей задачей биомедицинских исследований.
— Как проходило исследование новых пептидных соединений командой НЦМУ? Что оно показало?
— В ФГБНУ «Институт экспериментальной медицины» в лаборатории альтернативных антимикробных биопрепаратов, выполняющей исследования в рамках проекта научного центра мирового уровня «Центр персонализированной медицины», ведется разработка новых противоинфекционных препаратов на основе природных пептидов системы врожденного иммунитета животных. Как известно, врожденный иммунитет обеспечивает первую линию обороны организма от инфекции — уже в первые часы после попадания инфекционного агента. И одними из важных компонентов врожденного иммунитета являются антимикробные пептиды. Пептиды — это маленькие белки, которые отличаются от больших белков большей мобильностью, часто выполняют регуляторные функции. Наши антимикробные пептиды представляют собой молекулы, включающие 12–40 аминокислот и имеющие разнообразные структуры (в защитных клетках каждого вида животных есть свой набор пептидов, отличающихся по биологическим свойствам). Большинство пептидов способны реализовать свое антимикробное действие очень быстро — в течение нескольких минут, так как они немедленно связываются с бактериальными клетками и повреждают их мембраны. Вследствие столь быстрого действия пептидов на бактерии развитие резистентности микроорганизмов к этим природным молекулам затруднено.
Поэтому антимикробные пептиды врожденного иммунитета рассматриваются как очень привлекательные вещества, на основе которых можно создавать новые лекарственные препараты для борьбы с антибиотикорезистентными бактериями. Кроме того, с точки зрения практического применения перспективными представляются и ранозаживляющие, и иммуномодулирующие эффекты пептидов.
За время многолетних исследований антимикробных пептидов в Институте экспериментальной медицины было открыто более 20 новых, ранее не описанных пептидов, в лейкоцитах различных животных (домашней козы, свиньи, болотной черепахи, осетровых рыб, морских червей, медуз и др.). Сейчас в рамках проекта научного центра мирового уровня «Центр персонализированной медицины» ведется разработка новых лекарственных препаратов на основе этих пептидов. Мы пытаемся создать синтетические пептидные препараты с улучшенными свойствами, которые можно будет применять в медицине.
Установлено, что исследуемые нами пептиды эффективны в отношении антибиотикоустойчивых бактерий, вызывающих тяжелые инфекции (часто заканчивающиеся летальным исходом) у пациентов стационаров. Это грамотрицательные бактерии Pseudomonas aeruginosa и Acinetobacter baumannii, Klebsiella pneumonia и др. Исследовано и действие пептидов на биопленки, образуемые этими бактериями. Показано, что ряд исследуемых нами пептидов обладает способностью в субмикробоцидных концентрациях препятствовать формированию бактериальных биопленок (показано для антибиотикорезистентных клинических изолятов Pseudomonas aeruginosa и Acinetobacter baumannii). Было проанализировано совместное антибиопленочное действие пептидов с другими антимикробными веществами — антисептиками, которые широко используются для наружного применения, в частности для обработки инфицированных ран. Оказалось, что во многих случаях при совместном применении этих различных соединений — пептидов и антисептиков — их антибиопленочная активность существенно возрастает.
Таким образом, показана перспективность использования пептидов системы врожденного иммунитета как прототипов новых лекарственных препаратов для борьбы с инфекциями, вызываемыми антибиотикорезиситентными бактериями, в том числе формирующими биопленки.
— Как созданные пептиды препятствуют формированию биопленок бактериями?
— Механизм, лежащий в основе наблюдаемого эффекта — препятствования формированию бактериями биопленок в присутствии антимикробных пептидов,— будет нами детально исследоваться на дальнейших этапах выполнения проекта в НЦМУ «Центр персонализированной медицины». Мы исследуем пептиды, имеющие разные структуры и разный механизм действия: одни пептиды преимущественно действуют на бактериальные мембраны, формируя поры за считаные минуты; другие пептиды имеют и определенные внутриклеточные мишени, хотя также повреждают и мембраны. Пептиды могут как инактивировать патогенные микроорганизмы, так и взаимодействовать с ними, препятствуя прилипанию микробов к поверхностям. На следующем этапе мы планируем исследовать эффекты пептидов на сформированные биопленки на разных стадиях образования этих биопленок. Это позволит получить и более полные данные о механизме действия наших пептидов на бактериальные биопленки.
— Как, на ваш взгляд, это направление будет развиваться в дальнейшем?
— Я считаю, что данное направление будет активно развиваться, так как проблема преодоления антибиотикорезистентности требует немедленных мер для ее решения.
Наша работа продолжается, создаются новые структурные варианты пептидов для достижения еще более высоких показателей активности.
Мы надеемся, что наши пептидные препараты займут свое место в ряду новых антибиотических средств. Ведь эффективность их высока. Поэтому применение вполне оправдано: в случае неэффективности стандартных схем химиотерапии использование таких препаратов позволит решить ряд проблем, связанных с тяжелыми нозокомиальными инфекциями, вызываемыми антибиотикорезистентными бактериями. Мы планируем использовать наши пептидные препараты как средства для местного применения — для обработки инфицированных ран, в том числе ожоговых ран, трофических язв, при инфекционном процессе, протекающем при синдроме диабетической стопы, и др. Кроме того, антибактериальные покрытия, включающие антимикробные пептиды, могут использоваться при создании различных изделий медицинского назначения — для обработки катетеров, стентов, стоматологических имплантов и пр. Такие препараты можно будет использовать в стационарах хирургического, урологического, травматологического профиля, отделениях и центрах онкогематологии, ожоговых центрах, отделениях реанимации и интенсивной терапии.

