«Школа — это фактор, разрушающий здоровье детей»
Главный педиатр России Александр Баранов — о проблемах подрастающего поколения
Главный педиатр России академик Александр Баранов* рассказал «Огоньку» о важнейших проблемах подрастающего поколения.
Чтобы дети не болели, их надо вовремя прививать, считает главный педиатр
Фото: Светлана Привалова, Коммерсантъ / купить фото
*Академик Александр Баранов, главный внештатный педиатр Минздрава России, научный руководитель Национального медицинского исследовательского Центра здоровья детей. Президент Международного фонда охраны здоровья матери и ребенка. Председатель Союза педиатров России.
— Александр Александрович, как вы в целом оцениваете здоровье нынешнего поколения детей? Отличается ли оно в лучшую сторону от поколения 90-х, чье детство пришлось на время дефицита и социальных потрясений?
— Нужно иметь ввиду, что именно «дети 90-х» сейчас становятся родителями, так что ждать какого-то повышения качества здоровья не стоит. Недавно мы закончили большое исследование состояния здоровья детей в России по всем федеральным округам. Выяснилось, что до 30 процентов детей имеют избыточную массу тела, при том что в начале 90-х годов 20 процентов детей были с дефицитом массы тела. Сегодня проблема ожирения — одна из главных у педиатров, потому что она связана с другими грозными болезнями, прежде всего с диабетом и сердечно-сосудистыми заболеваниями. А мы видим, что сегодня инфаркт миокарда и инсульты молодеют, и это как раз связано с распространением ожирения. Поэтому нам нужна очень серьезная программа, связанная прежде всего с оздоровлением школьного питания. Необходимо в обязательном порядке исключить из него высокоэнергетические напитки и тому подобные продукты. В Германии недавно провели эксперимент: убрали из школьных буфетов все напитки, содержащие сахар, и взамен поставили фонтанчики с чистой питьевой водой. В итоге всего за год число детей с повышенной массой тела в этих школах снизилось на 10 процентов.
— Что еще вы узнали, изучая здоровье детей в регионах? Можно ли сказать, где у нас больше всего проблем?
— Ситуация очень разнородная. Например, в кавказских регионах у детей зафиксировано больше всего нарушений со стороны нервной системы. Там до сих пор много наследственных патологий из-за родственных браков. В Крыму, как ни странно, оказалось очень много детей с повышенной массой тела. В Центральном регионе и Поволжье другая проблема: тотальный дефицит йода. Мы до сих пор не проводим йодирование соли, которое было налажено в Советском Союзе. Поэтому здесь у 70 процентов (!) детей была впервые выявлена патология щитовидной железы.
А что такое дефицит йода? Если он развивается у беременной женщины, то дети рождаются заведомо больные. Он вызывает ослабление репродуктивной и, как ни странно, когнитивной функции. В проблемных районах именно умственные способности — память, внимание, способность к взаимодействию — у детей снижена на 40 процентов. Не случайно сейчас много говорят о том, что дети стали хуже учиться, что они не способны осваивать учебную программу. Я считаю, что это прямое следствие того, что государство не отреагировало на эту ситуацию. Хотя мы неоднократно писали обращения, в том числе в Государственную думу, о том, что нам нужен закон о йодировании соли. Это стоит копейки! Но существует лобби, представители которого убеждены, что лучше закупать йодосодержащие препараты из-за рубежа. Сейчас вроде бы есть решение, что соответствующий закон должен быть принят в 2019 году. Но почему в 2019-м, а не сейчас, непонятно. Кстати, именно из-за этого у нас такое огромное количество бесплодных браков.
— Но это не только наша проблема, но и мировая.
— Но у нас, я думаю, она более выражена. Потому что связана не только с проблемой йодирования, но и с проблемой абортов. Но это отдельный большой разговор.

— Если все же говорить о диагнозах, чем, помимо ожирения, чаще болеют российские дети?
— Сегодня на первое место выходят заболевания опорно-двигательного аппарата. Это происходит в большей степени из-за того, что дети элементарно не двигаются, большую часть времени проводят в школе и дома за компьютером. В итоге у нас 40 процентов подростков уступают в физическом развитии своим сверстникам 60-х годов, а примерно 30 процентов юношей не могут служить в армии по состоянию здоровья. При этом около 40 процентов молодых людей у нас имеют заболевания, которые отрицательно сказываются на репродуктивной системе.
Второе место занимают заболевания желудочно-кишечного тракта. Они связаны с нарушением питания, особенно недостаточным потреблением молочных продуктов, овощей и фруктов. Третье место в «рейтинге» — болезни органов дыхания: острые респираторные заболевания, бронхиальная астма, бронхиты.
Родить на пятерку
— Сейчас, говоря о здравоохранении, принято оценивать эффективность работы того или иного направления. Как вы оцениваете состояние педиатрической службы в России? В чем ее сильные и слабые стороны?
— Когда говорят об эффективности педиатрии, то во всем мире смотрят на такой важный критерий, как младенческая смертность. Это не только чисто медицинский, но и политический, и социальный показатель. Мы можем констатировать, что в России эта проблема практически решена. Сегодня уровень младенческой смертности у нас около пяти случаев на тысячу родившихся. То есть мы вплотную приблизились к показателям европейских стран.
— А там сколько?
— А там четыре. Но, понимаете, очень сложно сравнивать, предположим, Голландию и Россию с ее огромной территорией. Нас корректнее сравнивать с американцами: так вот, у нас сейчас уровень младенческой смертности даже ниже, чем в Штатах.
— За счет чего удалось добиться таких результатов?
— Работа велась давно. Она была начата в конце 80-х годов, когда министром здравоохранения стал Евгений Иванович Чазов. Тогда Политбюро поставило перед врачами конкретную задачу по снижению младенческой смертности в кратчайшие сроки. Именно для решения этой задачи меня тоже пригласили работать в Министерство здравоохранения. Нами была разработана региональная программа, которая в итоге дала такой результат.
— Правильно ли я понимаю, что одним из важных пунктов той программы стало открытие родильных отделений в сельской местности, которые сейчас, кстати, активно закрывают?
— Не только. В Советском Союзе уровень младенческой смертности прежде всего определялся состоянием медицины в Средней Азии. Там большое количество детей погибало летом во время массовых вспышек инфекционных заболеваний. Туда мы направили десанты врачей с Украины, из Белоруссии и Российской Федерации, которые боролись с проблемой на местах. Но помимо этого в СССР было много районов со средним уровнем смертности. Там мы делали акцент на генетику, на исследования внутриутробного развития плода. За счет этого смертность стала снижаться.
Но еще в 1988 году у нас возникла идея провести так называемую перинатальную революцию, которая на Западе к тому времени уже состоялась лет 15–20 назад. Ее суть состояла в создании сети перинатальных центров. Такие учреждения настроены прежде всего на родоразрешение сложных случаев, которые и дают больше всего смертельных исходов. Там хорошо развита реанимация новорожденных, выхаживание детей с низкой массой тела и так далее. Но, к сожалению, развал Советского Союза не позволил реализовать эту программу. Так что свое развитие она получила всего пять-шесть лет назад, когда перинатальные центры начали строиться у нас в стране в массовом порядке. Сейчас их уже около 100. Это была чрезвычайно важная программа правительства и Минздрава России.
— Строительству высокотехнологичных центров сопутствовал и обратный процесс: закрытие родильных отделений в сельской местности. «Огонек» писал о катастрофическом положении дел в Ярославской области, где роженицы вынуждены добираться до роддомов за десятки километров.
— Это было неправильное решение и врачам это было очевидно с самого начала. Вот смотрите: у нас есть 100 перинатальных центров. В среднем в каждом таком учреждении рожает 3,5 тысячи рожениц. То есть за год — 350 тысяч женщин. А всего в России в год рожает 1,8 млн женщин. Спрашивается, где рожают полтора миллиона? В родильных домах. И, конечно, такое рвение оптимизировать сеть родовспомогательных учреждений — это ошибка. В итоге у нас действительно появились регионы, где на роды надо ехать за 50–60 километров и далее. Я знаю о положении дел в Ярославской области, но не менее сложная ситуация в Нижегородской области, где в двух районах вообще закрыли родильные дома. Но при все этом, повторюсь, с точки зрения педиатров проблема младенческой смертности перестала быть приоритетной.
— Что теперь в сфере особого внимания?
— Приоритетом на ближайшее будущее должна стать борьба с инвалидностью. А здесь у нас, к сожалению, успехов пока очень мало. Сегодня в стране 650 тысяч детей-инвалидов.
И как ни прискорбно, почти у половины истоки инвалидности лежат как раз в перинатальном периоде. Например, случаев детского церебрального паралича в целом по России в 2 раза больше, чем в западных странах, а в некоторых регионах — в 6. Почему, спрашивается?
— Из-за практики родовспоможения?
— Совершенно верно. Здесь у нас проблем очень много. Прежде всего нам нужно обучать кадры, совершенствовать сам процесс родоразрешения, наладить диагностику внутриутробных заболеваний плода, более активно заниматься ранней реабилитацией новорожденных после осложнений и так далее. Нужно, конечно, развивать генетическую службу, потому что большая часть причин инвалидности связана с генетикой. Сегодня груз наследственности в нашей популяции уже достиг 5 процентов.
— А в других популяциях? В западноевропейской, предположим?
— Примерно то же самое. Но тут нужно понимать, что в России мы проводим скрининг (набор тестов.— «О») новорожденных на пять генетических болезней. Во многих же странах проводят скрининг на 20 заболеваний, а в США — уже на 40. Иначе говоря, болезни выявляются заранее и с ними начинают бороться максимально рано.
— А какие заболевания нам необходимо выявлять с помощью скрининга в первую очередь? Может быть, родителям стоит самим заняться решением этой проблемы?
— Сегодня есть примерно 20 болезней, которые могут быть выявлены при скрининге новорожденных и для лечения которых есть эффективные лекарства. Но в России это невозможно: нужно закупать соответствующие реактивы. Так что пока об этом говорить рано.
— Скрининг — лишь одна из проблем, связанная с инвалидностью. Не менее остро стоит вопрос с реабилитацией.
— Вопрос об этом мы ставим очень давно. В советское время у нас существовала система «поликлиника — стационар — санаторий». Но в последние годы санаторная служба у нас практически рухнула. Санатории либо приватизировали, либо закрыли. Восемь лет назад мы построили у себя реабилитационный центр (при Национальном медицинском исследовательском Центре здоровья детей.— «О»). Он востребован на 200 процентов, работает семь дней в неделю, в две смены. Правда, к сожалению, тарифы по реабилитации, заложенные в системе ОМС, столь низкие, что приходится проводить реабилитацию на платной основе.
В целом сдвинуть этот вопрос с мертвой точки чрезвычайно сложно. Даже на уровне документов вопросам инвалидности уделяется чрезвычайно мало внимания. Это касается и недавно принятой программы «Десятилетие детства» на период с 2018 по 2027 год.
— Как вы относитесь к тому, что у нас государство начало финансировать программы ЭКО? Можно ли таким образом решить демографическую проблему?
— В целом отрицательно. Когда акушеры говорят, что мы так можем повысить рождаемость в стране,— это глупости! Нет ни одной страны в мире, кроме Израиля, где ЭКО поддерживалось бы государством на уровне программ. Дело в том, что эти технологии бурно лоббируются акушерами. И к сожалению, сегодня рождение с помощью репродуктивных технологий уже превратилось в бизнес.
У нас в стране на 2018 год запланировано 60 тысяч циклов для ЭКО. Но при этом мы фактически ничего не знаем о здоровье экошных детей. Таких исследований очень мало. Буквально месяц назад мы получили данные о том, что Европейская комиссия выделила специальный грант на изучение здоровья детей, рожденных в Европе с помощью репродуктивных технологий.
— Но какие-то данные уже наверняка есть?
— Мы многократно пытались получить базу данных этих детей в России, чтобы элементарно оценить состояние их здоровья. Но эта информация закрыта. Так что приходится смотреть на собственный опыт: у нас есть отделение патологии новорожденных и оно чуть ли не наполовину заполнено экошными детьми с существенными патологиями. Это врожденные пороки развития, нарушения иммунитета и так далее. Но акушеры, пропагандирующие ЭКО, об этих проблемах не говорят. В итоге родители пребывают в неведении и потом приходят к нам с требованием сделать хоть что-нибудь, чтобы дети были здоровы.
Проблема существует, но на уровне государства о ней не говорят. Сейчас у нас действительно направлены дополнительные деньги на государственное финансирование репродуктивных технологий. Я был на слушаниях в Думе, где принимался соответствующий законопроект, и сразу сказал: если вы выделяете деньги на эту программу, то сразу выделяйте и на программу реабилитации детей-инвалидов.
Учат в школе

Детская инвалидность становится главным вызовом для специалистов
Фото: Дмитрий Коротаев, Коммерсантъ
— Недавно главный детский психиатр департамента здравоохранения Москвы Анна Портнова озвучила драматические цифры: психические расстройства диагностируются у 20–25 процентов современных детей. Причем пик приходится на возраст 6–7 лет, когда дети приходят в школу, и на подростковый период. Как вы можете это прокомментировать?
— Вообще, к сожалению, сегодня школа — это фактор, разрушающий здоровье детей. И те программы, которые сегодня приняты в школах, в буквальном смысле калечат ребенка. Они перегружают детей и не дают возможности нормально отдохнуть, восстановить организм. Помимо школы современные дети проводят у компьютера и в гаджетах по 6–8 часов. В итоге у 70 процентов выпускников нарушено зрение. Между тем есть простое правило: чтобы восстановить работу зрительного органа и в целом нормализовать работу организма, ребенку необходимо гулять 2 часа в день.
— Да некогда гулять! Нужно делать уроки, ходить на кружки, заниматься с репетиторами. Чтобы помочь ребенку успешно учиться, многие родители дают детям самые разные препараты для улучшения работы мозга.
— Этого нельзя делать ни в коем случае. Для того чтобы снять у ребенка стресс, ему нужно обеспечить нормальный режим жизни: сон, прогулка, полноценное питание. И все.
— Как сегодня в принципе налажено взаимодействие медиков и школы? Например, во многих московских школах обычные доски заменили электронными и теперь помимо гаджетов и компьютера дома дети еще полдня смотрят в экран в школе. Такие вещи согласовываются с врачами?
— Нет. Хотя у нас и есть Институт гигиены детей и подростков, который занимается охраной здоровья школьников, но его рекомендации остаются на бумаге.
— Но ведь раньше Минздрав работал в одной связке со школой?
— В советское время тоже были постоянные противоречия между здравоохранением и просвещением: то одни, то другие перетягивали одеяло на свою сторону. Но сегодня взаимодействия в принципе нет. В регионах все решения, как в области просвещения, так и в области здравоохранения, отданы на откуп местным властям. Минздрав только разрабатывает рекомендации и положения, но вертикаль власти в этом смысле у нас в стране полностью отсутствует. Никаких полномочий у Минздрава в этом отношении нет.
— А школьная медицина?
— За последние годы ее окончательно разрушили, сегодня в школах фактически ликвидированы медицинские кабинеты. Сейчас ставится вопрос о том, чтобы эту систему создавать вновь, в частности будут готовить медсестер с высшим образованием специально для работы в школе. Но, как говорится, разрушить легко, а воссоздавать теперь придется десятилетиями.
Укололся и пошел
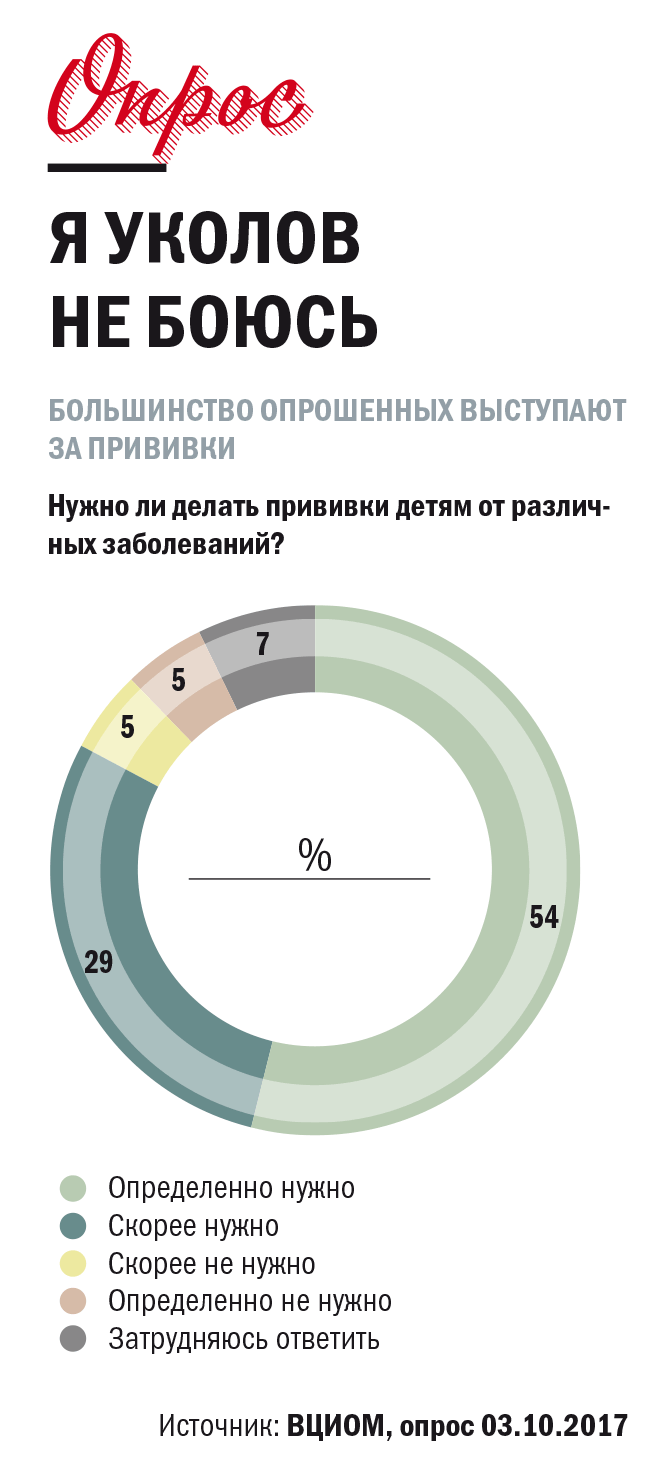
— Одни из самых злободневных вопросов родителей всегда связаны с прививками. Насколько совершенен, на ваш взгляд, российский календарь прививок?
— Календарь нужно в срочном порядке расширять. Без этого невозможно достичь поставленной президентом задачи — увеличения средней продолжительности жизни в РФ к 2020 году до 75 лет. Прививки — это самый эффективный метод борьбы с инфекциями. В мире не было придумано ничего эффективнее. Посчитано, что в ХХ веке средняя продолжительность жизни на Земле увеличилась на 28 процентов, из них на 25 лет благодаря вакцинации и только на 3 года — благодаря другим мерам.
Сегодня в мире зарегистрировано 28 вакцин для предупреждения инфекционных заболеваний, в Европе применяется 16 вакцин, а у нас всего 10. Ряд вакцин устарел, им уже исполнилось 40 лет. Стоит серьезная задача по созданию производства новых вакцин, в первую очередь комбинированных.
— Можно сказать, какой процент детей в России охвачен прививками? Есть ли такая статистика?
— Этот вопрос в целом непонятен. В России существует довольно активное антивакцинальное лобби, и я допускаю, что во многих регионах мы имеем дело с приписками в сфере вакцинации на разных уровнях. Это чрезвычайно опасно, потому что сегодня «просыпаются» многие забытые инфекции. В Европе полыхает корь, там уже умерло 35 детей. На Украине за первый квартал зафиксировано около 14 тысяч новых случаев кори. У нас корь тоже появилась, причем зачастую мы ее диагностируем у взрослых.
— Значит, вакцина не дает пожизненного иммунитета?
— Нет такого единого понятия «иммунитет», у всех людей организмы разные. Я, например, специально делал анализ и узнал, что у меня иммунитет от кори сохранился, видно, хорошо переболел в детстве, но у многих его нет. Точно так же может ослабнуть иммунитет к другим инфекциям. Поэтому сейчас мы активно проводим исследования в этом направлении. В частности, мы уже выяснили, что через несколько лет после вакцинации иммунитет от дифтерии остается только у 40 процентов детей.
— Какие вакцины нужно вводить в календарь в первую очередь?
— У нас в стране отделения инфекционных больниц просто переполнены детьми до двух лет с диагнозом ротавирус. Это тяжелая инфекция, которую может предотвратить вакцинация. У нас обещают включить ее в календарь уже лет шесть, хотя во всем мире, не только в Европе, но и в Средней Азии, она давно работает.
Точно так же обстоят дела с вакциной от гемофильной инфекции, которая вызывает менингиты, пневмонию и гнойные отиты. Здесь пока прививаем только группу риска — примерно 150 тысяч человек. Но это бесполезно, потому что коллективный иммунитет должен наступить тогда, когда привито 95 процентов.
— Так почему же эти прививки не в календаре? Дорого?
— Дорого, хотя доказанный эффект, безусловно, есть: не так давно мы добились применения прививки против пневмококковой инфекции для детей и за год смертность от пневмонии снизилась на 20–30 процентов. Но сейчас от нее умирает очень много взрослых, поэтому нам надо прививать всех лиц старше 60–65 лет.
Также нам нужно включать в национальный календарь действующую во всех цивилизованных странах прививку от рака шейки матки — фактически это вторая по распространенности после рака грудной железы онкологическая болезнь у женщин. Список можно продолжать долго.
— Отдельный вопрос о качестве российских вакцин. Недавно глава профильного департамента Минздрава Елена Максимкина объявила, что оно, качество, за последнее время сильно упало. И хуже всего ситуация с вакциной от коклюша, дифтерии и столбняка (АКДС).
— Что тут можно сказать… На базе нашего учреждения существует центр вакцинопрофилактики, где прививаются прежде всего дети с нарушениями здоровья. Здесь мы предпочитаем использовать импортные вакцины. Потому что отечественные препараты стараются поскорее запустить в продажу, поэтому зачастую они, видимо, не проходят достаточных испытаний.
— Но иностранные вакцины теперь бывают в дефиците. Например, не так давно возникла нехватка инактивированной вакцины от полиомиелита. Многие родители не решались заменить ее на «живую» российскую.
— Ситуацию с дефицитом этой вакцины мы прогнозировали еще два года назад. Она возникла в мире из-за изменения календарей прививок во многих странах. Мы писали об этом в Минздрав с просьбой сделать заказ, но нас проигнорировали.
— Что делать родителям в такой ситуации? Надо ли в этом случае прививаться живой вакциной первично?
— Уж лучше привиться живой, чем получить полиомиелит. Хотя вакциноассоциированный полиомиелит тоже бывает…
Лечение до последнего
— Александр Александрович, общаясь с родителями, живущими за рубежом, видишь разный подход к лечению детей. У нас при незначительной простуде врачи выдают солидный список препаратов, включающий иммуностимуляторы и антибиотики. На Западе при тех же симптомах врач ограничивается рекомендацией пить побольше воды. Какой подход вам кажется более адекватным?
— Проблема залечивания детей у нас действительно существует. Мы проводим в регионах аудит по качеству лечения и видим истории болезни, где находим до 20–30 назначений одновременно. Также можно констатировать, что у 75 процентов детей наблюдается, например, нерациональное использование антибиотиков. Педиатр назначает их «на всякий случай». А ведь если у ребенка вирусное заболевание, то такой препарат противопоказан. Чтобы отличить бактериальную инфекцию от вирусной, нужен элементарный анализ на идентификацию воспаления. Но сделать его могут только в поликлинике.
— А он входит в существующие сегодня стандарты лечения? Что-то ни одному из моих троих детей такого не назначали.
— Это отдельный вопрос. Но в целом я хочу сказать, что врач в домашних условиях решить эту проблему не может. Поэтому нам нужно максимально сократить хождение врачей по домам — это совершенно нерационально. Ни в одной стране мира квалифицированные специалисты не тратят столько времени на разъезды по домам.
— Да, как раз за эту позицию вас активно критикуют.
— Совершенно верно, но я продолжаю утверждать, что зачастую это совершенно бесполезные посещения, которые порождают ошибочные назначения.
— А каково ваше отношение к антивирусным препаратам? На Западе их фактически не назначают в принципе, а у нас всякий раз.
— В доказательной медицине нет данных об эффективности противовирусных препаратов. Это большое заблуждение. При температуре выше 38 градусов вирус, как правило, погибает сам, и лучше дать организму ребенка шанс самому победить инфекцию, а не пичкать его очередной химией. Так что в целом подобные назначения — издержки образования наших врачей и издержки организации медицинской помощи детям.
— Педиатров не хватает: по оценке Минздрава нам нужно примерно 10 тысяч специалистов. Как вы относитесь к тому, что вместо них в первичном звене будут работать врачи общей практики?
— То, что сейчас Москва пытается везде открывать офисы врача общей практики,— это неправильно. В Великобритании, например, провели большое исследование и выяснили, что врач общей практики при лечении ребенка делает ошибок в 2 раза больше, чем педиатр.

Главный педиатр России академик Александр Баранов
Фото: Кристина Кормилицына, Коммерсантъ
— Как же можно исправить ситуацию?
— Вы знаете, ситуация с нехваткой педиатров в нашей стране возникает не в первый раз. Точно так же остро этот вопрос стоял в бытность министром здравоохранения Михаила Зурабова. Тогда он организовал встречу нескольких академиков-педиатров с Владимиром Путиным. Президент спросил, что нужно сделать. И мы ответили: добавьте педиатрам 10 тысяч к зарплате. Добавили — и в профессию пошел поток. Сейчас 10 тысяч погоды не сделают, но в целом вопрос интереса к специальности напрямую связан с финансированием.


