С руководителем Московского центра трансплантации печени НИИ СП им. Н.В. Склифосовского доктором медицинских наук Алексеем Владимировичем Чжао беседует наш корреспондент Леонид ПЛЕШАКОВ
САМАЯ ДОРОГАЯ ЧАСТЬ НАШЕГО ТЕЛА
Больше всего врачам-трансплантаторам мешает медицинское бескультурье журналистов, распространяющих слухи о том, что мафия отлавливает и «пускает на органы» сирот и старушек
— Сколько пациентов числятся в листе ожидания вашего центра?
— Пятнадцать человек...
— Всего лишь? А надо?
— Надо на каждый миллион жителей делать по десять-двадцать трансплантаций в год. Так что вся страна должна бы проводить от полутора до трех тысяч операций в год. Раза в три-четыре большее число пациентов должны числиться в листе ожидания. Соединенные Штаты Америки проводят сейчас около пяти тысяч трансплантаций в год, а в листе ожидания там зарегистрированы около восемнадцати тысяч ожидающих операции. В Испании, где население в несколько раз меньше, чем в России, делается по восемьсот пересадок печени в год, в странах, объединенных «Евротрансплантом» (Германия, Австрия и Нидерланды), — тысяча двести таких операций. Соответствующий у них и лист ожидания. Такова мировая статистика.
Мы за двенадцать лет осилили всей страной только семьдесят, а наш Московский городской центр при НИИ СП имени Н.В. Склифосовского начал работать лишь в 2000 году. Думаю, комментарии тут излишни.
— Что же тормозит этот процесс?
— Слишком дорогая операция. Но есть еще не менее жесткий сдерживающий фактор, который я назвал бы медицинским бескультурьем. А в том, что оно достигло нынешних размеров, несомненная «заслуга» и журналистов.
— В чем это выражается?
— В принявшей гипертрофированные формы подозрительности, стремлении увидеть во всем криминальный оттенок. Везут какую-нибудь старушку к нам в институт с инфарктом или инсультом, где-нибудь возникает слушок, что ее специально готовят к летальному исходу, чтобы разобрать органы на пересадку. Усыновляет какая-либо бездетная иностранная семья нашего сироту — сразу: это неспроста, хотят вырастить, а потом «пустить на органы». При нашей нищете нам невдомек, что можно полюбить и чужого больного ребенка. В голову приходит только уголовный аспект.
Недавно таможня Новосибирска обнаружила подготовленные к вывозу в Германию трупы. Сразу намек: мафия пыталась провернуть выгодную сделку на торговле человеческими органами. И никаких других вариантов. Может, останки пытались вывезти, чтобы захоронить на родине предков. Или для изготовления анатомических экспонатов. Никакие другие варианты не были проверены, выдвинута только версия о контрабанде органов.
Или вдруг в одной статье появляется утверждение, что в МВД России при Управлении по борьбе с экономическими преступлениями создан отдел, контролирующий контрабанду человеческих органов.
Напомню, что после смерти мозга человека его отдельные органы пригодны для трансплантации в течение десяти часов, максимум — суток. За короткий промежуток времени необходимо поместить органы в специальный консервирующий раствор, определить тканевые антигены, провести тесты на инфекцию, что они функционально полноценны. Другими словами, произвести достаточно сложные операции, которые по плечу только специалистам.
— А как на Западе решается проблема органного донорства?
— Сначала общество долго готовили психологически к пониманию того, что каждый гражданин находится под защитой государства. Что оно не даст своего человека в обиду, не позволит распоряжаться его здоровьем и органами какой-то мафии и так далее. И, добившись такого доверия людей, государство предложило разумный вариант действий при трагических случаях.
В каждом медицинском учреждении, полицейском участке, куда приходят получить водительские права, всегда разложены красивые буклеты, в которых объясняется, что такое органное донорство, чему оно служит, что дает каждому гражданину. В этом буклете есть отрывной талон, который может заполнить каждый желающий. Текст его следующий: «Я, такой-то, находясь в здравом уме, что подтверждают двое свидетелей таких-то, заявляю, что в случае моей смерти разрешаю использовать мои органы (надо перечислить, какие именно, или назвать все сразу) для дальнейшей трансплантации».
Вот и все. Этот талон обычно хранится в водительских правах, так что при трагическом случае, происшедшем с хозяином, врачу «скорой помощи» не надо ломать голову по поводу разрешения родственников об изъятии органов. Погибший сам разрешил заранее.
Примерно девяносто процентов американцев носят при себе такие талоны. Заполнил его и я, когда стажировался в клинике профессора Старзла. Интересно, что в странах, где католические традиции строго соблюдаются (в Италии, Испании, например), церковь признала трансплантацию и дала «добро» на ее проведение. Человека, считают, создал, конечно, Бог, но и люди могут в нем кое-что переделать.
— Время от времени публикуются материалы об использовании печени свиньи для замены больной человеческой. Написано обычно в сенсационном стиле или в форме, как сейчас говорят, журналистского стеба, поэтому не совсем бывает понятно, где правда, а где откровенная выдумка. Что вы скажете об этом?
— Ученые-генетики давно открыли, что в печени человека и свиньи много совпадающих генов, и врачи пытались использовать это обстоятельство во вспомогательных целях при острой печеночной недостаточности: через сосуды удаленной печени животного, используя ее очистительные функции, пропускали кровь больного. Иногда удавалось ему помочь. Если же говорить о трансплантации печени свиньи человеку, то в настоящее время идут только научные исследования в этой области с помощью достижений генной инженерии, клонирования и так далее. Но все это находится на стадии эксперимента.
— Вы сказали, что трансплантация печени необходима десяти — двадцати больным в год на каждый миллион жителей. В этой статистике меня смущают размеры нашей страны.
Если иметь, как сейчас, всего три центра по пересадке печени в Москве и Санкт-Петербурге, получив, допустим, отличный донорский орган, который по всем параметрам подходит больному, живущему где-нибудь во Владивостоке, мы все равно не сможем ему помочь: пока ему сообщат, что его очередь подошла, пока он доберется до наших столиц, имплантат окажется непригодным для пересадки.
С другой стороны, привезти его заранее и ждать, пока подойдет очередь на операцию, — тоже сомнительный выход. Где он здесь будет жить, кто за ним станет ухаживать?
— В том-то и дело. Наша страна должна иметь разветвленную сеть центров трансплантации, которые равномерно покрывали бы территорию всей России. А для этого надо готовить кадры, больницы, которые могли бы забирать органы, уметь сохранять их до момента операции. Да много еще нужно сделать...
— Сколько, на ваш взгляд?
— Один центр трансплантации должен приходиться на город или регион, где проживают два-три миллиона человек. Короче, нам надо иметь минимум сорок центров, которые должны координировать свою работу.
Пересадка органов — передний край современной медицины. Тут идет поиск новых приемов хирургии, испытываются уникальные инструменты и материалы. Все это двигает вперед хирургию, позволяет осваивать те ее области, которые еще вчера считались неподвластными человеку. Вспомним ту же печень: в начале XX века она считалась неприкасаемым органом, сегодня ее трансплантацией занимаются в целом ряде стран.
Говорю это к тому, что мы обязаны развивать это направление медицины, чтобы считаться передовой державой, а не скатываться в разряд развивающихся стран.
ПЕЧЕНЬ НЕЖНЕЕ СЕРДЦА
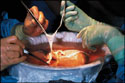
— С того времени, когда в Южной Африке безнадежному больному впервые в мире было пересажено сердце человека, погибшего в автокатастрофе, прошло уже три с половиной десятилетия, и операция, являвшаяся тогда сенсацией, стала достаточно привычным делом.
— Хотел бы сразу же уточнить: первым пересаженным органом было все-таки не сердце, а почка. При этом попытки пересадки почки первым в мире осуществил российский хирург Ю. Вороной в 1933 году. Первая успешная пересадка почки от однояйцевого близнеца была выполнена в 1954 году американским хирургом Д. Мюрреем, причем эта операция была проведена на четыре года раньше, чем осуществил свою знаменитую трансплантацию Кристиан Бернард в Южной Африке. Это нисколько не умаляет заслуг самого Бернарда, и я сообщаю об этом факте только ради элементарной справедливости. В нашем представлении сердце кажется более важным органом, чем все остальные, печень в том числе, хотя человек не может жить ни без того, ни без другого.
И еще. Если выстроить трансплантации по степени сложности, то я бы поставил на первое место все-таки пересадку печени. А дальше в этом списке шли бы: сердце, легкие, почки, поджелудочная железа...
— Так заставляет говорить «печеночный патриотизм»?
— Только желание быть объективным...
— Мне хочется понять, почему некоторые выбирают своей специальностью такую сложную область хирургии, как пересадка органов. Заранее ясно, что люди будут вверять тебе свою жизнь, надеяться на твое мастерство, счастливый исход операции, хотя стопроцентной гарантии никто не даст. Думаю, это должно психологически давить на врача. А в вашем конкретном случае?
— Не думаю, что он является типичным, ибо в нем много случайного. Но, возможно, это как раз и станет отличной иллюстрацией сложившегося положения. Почему-то у нас в медицинских институтах не готовят хирургов в области трансплантологии. Если кто и выбирает позже именно эту специальность, то лишь по собственной инициативе...
— Как вы, например?
— Пожалуй. Во всяком случае предугадать мою будущую профессию было крайне сложно. Во-первых, не было семейных традиций. Мои родители, геологи по образованию, были далеки от медицины. В 1958 году отец приехал в Советский Союз защищать диссертацию и в экспедиции в Красноярском крае познакомился с моей мамой, студенткой пятого курса Московского геологического института. Вскоре они поженились, уехали в Пекин, где в следующем году родился я. Когда в КНР началась «культурная революция», отец попал под подозрение: и учился он в СССР, и жена советская подданная. В 1966 году мы с мамой вернулись в Москву, а отца в Китае тем временем посадили. Сейчас он профессор, заведует кафедрой Пекинского университета, объездил с экспедициями весь Китай, имеет международную известность в области математической геологии, но в свое время ему довелось натерпеться.
В Москве мы жили в районе Арбата, там же была и моя средняя школа. Как было принято в то время, все увлекались романами Юрия Германа, зачитывался ими и я. Под их влиянием записался в кружок «Юный медик» при Втором медицинском институте, регулярно посещал его, так что, когда окончил среднюю школу, сразу же поступил в этот институт учиться.
Тут, как чаще всего бывает у мужчин, увлекся хирургией. Так что, когда в 1982 году окончил институт, был распределен в больницу, в то отделение, которое занималось операциями на печени и поджелудочной железе. С тех пор интерес к проблеме заболеваний печени, к их лечению оперативным путем все время возрастал. Серьезную школу по хирургии печени я прошел под руководством профессора Владимира Александровича Вишневского.
— Почему именно к заболеваниям печени?
— Это уникальный орган человека...
— Все органы человека по-своему уникальны...
— Этот особенно. Печень является огромной биохимической лабораторией, где продуцируются практически все белки и ферменты, которые имеются в нашем организме. В клетках печени обезвреживаются все токсины, попадающие в организм человека. Их приносит сюда кровь, но, прежде чем печень направит ее в общий кровоток, она ее сначала очистит. Токсины либо окисляются ею, либо к ним присоединяются аминокислоты, и ядовитые вещества превращаются в безвредные, выделяются из организма...
Когда же клетки печени, заболевая, начинают погибать, на их месте образуется соединительная ткань, которая постепенно замещает функционально активные клетки печени, что приводит к сдавливанию внутрипеченочных сосудов. Развивается так называемый цирроз печени.
В результате у человека начинает накапливаться жидкость в брюшной полости, расширяются вены пищевода, увеличивается селезенка, теряется мышечная масса. А так как происходят еще нарушения в системе свертывания крови, часто возникают носовые и маточные кровотечения, кровоподтеки различной локализации, крайне опасное кровотечение из расширенных вен пищевода. Человек медленно и мучительно начинает умирать. И тут ему может помочь только операционное вмешательство.
— Меня, честно говоря, когда заходит разговор об операции на печени, всегда смущает, если можно так выразиться, ее структура. С сердцем все понятно: прочная мощная мышца, которую можно сшивать. Печень же такая рыхлая, что страшно прикоснуться. Кажется, чуть повредишь — она истечет кровью. Хирургические нитки должны, по идее, просто резать ее.
— В начале XX века, то есть совсем недавно, печень из-за риска любым вторжением вызвать кровотечение называли неприкасаемым органом. Однако с середины столетия операции на ней начали проводиться очень бурно.
ОПЕРАЦИЯ ИЗ РОЗЕТКИ
— Почему произошел такой скачок?
— Пожалуй, неправильно говорить о каком-то скачке. Это стало результатом планомерной, настойчивой работы многих специалистов, решавших непростую задачу, вставшую перед человечеством.
Сначала хирурги и анатомы обратили внимание на то, что печень имеет сегментарное строение...
— Этого не знали раньше?
— Знали. Но, видно, не догадывались, что можно пройти скальпелем по границе между этими восемью сегментами в бескровной зоне и избежать кровопотери. Сейчас, например, при всех ста процентах операций печени (удалении больных ее частей) мы обходимся без переливания крови. Без него нам удается обойтись и при пятой части трансплантаций.
Еще в далеком 1920 году американский физик Боуи предложил использовать при разрезании тканей высокочастотный электроток, который подавался на кончик тонкого лезвия хирургического ножа. Ток помогает резать ткани и заваривает мелкие кровеносные сосуды.
Постепенно электроинструмент совершенствовался, и с годами появились аппараты, которые позволяют резать ткани в разных режимах, добиваясь того или иного эффекта, в частности бескровного поля. Потом были изобретены плазменные аргоновые скальпели, которые позволяют вести коагуляцию на очень небольшой глубине, что опять-таки снижает кровопотерю. Используя ультразвуковой скальпель, можно разрушать только клетки печени, оставляя сосуды нетронутыми.
Так что на том органе человека, который еще в начале века казался неприкасаемым, через полсотни лет стали проводить самые сложные операции...
— И все-таки — как лично вы пришли к пересадке?
— В 1989 году я первый раз после «культурной революции» поехал в КНР и оказался в городе Ухани, где, как оказалось, очень распространены болезни печени — как раз мой профиль. Там я познакомился с американским журналистом Эдгаром Робертсом, с которым поделился своими планами заняться со временем более сложной, чем обычная хирургия печени, пересадкой всего органа. И надо же так случиться, что года через два он прислал мне книгу «Трансплантация печени», написанную Томасом Старзлом, который к тому времени основал в городе Питсбург крупнейший в мире институт трансплантации. Прочел я книгу...
— Владеете английским?
— Свободно говорю и читаю. Так вот прочел я книгу, и захотелось уточнить кое-какие детали. Осмелился написать Старзлу письмо, не особенно надеясь получить ответ. И вдруг совершенно неожиданно получаю приглашение попрактиковаться в его клинике. Все расходы по моему пребыванию в течение полугода американцы брали на себя. И в 1993 году я поехал в США по официальной студенческой визе, которая давала право стажироваться.
— А у нас учиться было нельзя — обязательно ехать в Америку?
— Как ни печально, но получить здесь хорошую практику было просто невозможно. Сравните: к 1993 году клиника Старзла отметила тридцатилетие первой проведенной здесь пересадки печени. В нашей же стране подобную операцию осуществили только в 1990 году в Российском научном центре хирургии под руководством профессора Александра Константиновича Ерамишанцева.
Но дело не только в датах. Американцы к тому времени делали сотни трансплантаций в год, у нас же их можно было пересчитать по пальцам одной руки. О каком заимствовании опыта могла идти речь?
— В чем причины?
— Их несколько, и рассматривать все следует в комплексе.
Одна из главных — стоимость операций. В Америке одна средняя трансплантация печени обходится в четыреста тысяч долларов. А если включить расходы на подготовку пациента к операции, его лечение после нее, то счет достигнет и шестисот тысяч, иногда миллиона долларов. Достаточно часто трансплантации сопровождаются реакцией отторжения, когда человеческий организм отвергает чужеродный орган, что является вполне естественной его реакцией. Сейчас медицина научилась довольно успешно справляться с этой проблемой, но решить ее удается только регулярным употреблением специальных лекарств, которые необходимо принимать пожизненно, а стоит месячный курс достаточно дорого — четыреста долларов. Представляете? Такую сумму надо расходовать каждый месяц в течение всей жизни. В Москве все пациенты после операции обеспечиваются бесплатными лекарствами и после выписки получают их в соответствующих центрах. Государство, таким образом, несет все эти расходы, и они не бьют больных по карману, однако помнить о стоимости возвращенного здоровья нужно.
Конечно, такая дороговизна вызывает недовольство наших коллег из соседних областей хирургии: нам, мол, не хватает денег даже на простые йод и бинты, а у них такие фантастические траты. Все вроде так, но мы не можем обрекать человека на верную смерть, когда спасти его может только операция пересадки печени. Да и траты эти идут на импортное оборудование, дорогие лекарства, материалы, а не на оплату труда тех, кто эти операции производит. Есть материалы, которые приходят в негодность после часа работы, и мы вынуждены их выбрасывать, заменять другими. Так вот, эти материалы, послужившие всего один час, стоят больше суммарной месячной зарплаты всех сотрудников нашего центра...
— Если не секрет, какие заработки у ваших сотрудников?
— Как у всех медиков, работающих в государственных клиниках, — крайне низкие. Они не соответствуют ни квалификации персонала, ни физической нагрузке, ни моральной ответственности. Мне стыдно называть эти цифры.
К тому же говорить о деньгах, жаловаться на маленькие заработки как-то не совсем этично, если речь заходит о спасении жизни человека. Вот разбогатеет наше государство, тогда, надеюсь, можно будет обсудить и этот вопрос. И уж если начали разговор о деньгах, то экономисты развитых стран подсчитали, что стоимость просто лечения хронических заболеваний печени обходится дороже, чем ее пересадка, ибо лечение без возможности самой трансплантации — это просто выброшенные без всякой пользы деньги: при таком лечении пациент все равно погибнет. Если же такую операцию сделать, когда пациент находится в работоспособном возрасте, он может еще лет тридцать-пятьдесят трудиться, приносить пользу государству.
ГАРАНТИЯ ОТ ГОСПОДА БОГА
— Но это в том случае, когда трансплантация прошла успешно. Всегда ли гарантируется такой исход?
— Увы. Не во всех ста процентах случаев пересаженная печень начинает работать. Статистика утверждает, что каждый десятый пересаженный орган (не только печень, но и любой другой) отказывается функционировать. И причины разные: иммунологический конфликт, ишемическое повреждение на этапе консервации, какое-то хроническое заболевание самого трансплантата. Предсказать такое заранее пока что не удается. Единственное, что может помочь, так это повторная пересадка органа, и сделать ее нужно в пределах двух-трех дней от момента определения плохой работы трансплантата. Если учесть, что в нашей стране мы проводим пересадку печени реже одного раза в месяц, то понятно, что, даже выявив плохую работу пересаженного органа, мы не успеем его быстро поменять.
— Представляю, каково вам общаться с пациентами, зная заранее, что на все сто процентов гарантировать успех будущей операции вы не можете, а от вас ждут именно этого чуда...
— Такова уж наша доля, хирургов. Но мы не скрываем от своих больных статистики, касающейся всех аспектов трансплантации (риск, осложнения и прочее). Мы беседуем с ними, с их родственниками и, только получив личное письменное согласие на операцию пересадки, вносим пациента в так называемый лист ожидания. Так вот, по статистике нашего центра, тридцать восемь процентов пациентов, которые числятся в листе ожидания, умирают, так и не дождавшись подходящего донора. Умирают от кровотечения из-за варикозного расширения вен пищевода, от прогрессирующей печеночной недостаточности... И чем болезнь тяжелее, тем короче срок ожидания донора. Это положение подтверждается статистикой других стран. Так что выбор у больного невелик: либо неизбежная смерть в самое ближайшее время, либо полноценная жизнь при определенном операционном риске.
— Наверное, о сложности операции можно судить по тому, сколько она продолжается?
— Операция продолжается примерно пятнадцать часов. Чтобы удалить больную печень и пришить на ее место новую, требуется всего пять-шесть часов. Но предварительно надо еще осуществить искусственное кровообращение, пустить кровь по обходному пути. Много времени уходит на остановку кровотечения мелких сосудов. Потом нужно предупредить всякие осложнения, которые могут развиться после операции. Затем, уже включив новую печень в общее кровообращение организма, следует подождать некоторое время, наблюдая, как она начинает продуцировать желчь. Пожалуй, это самое напряженное и волнующее время во всей операции. Пересаженная печень прямо на глазах начинает постепенно приобретать свою естественную окраску, а из ее пересеченного желчного протока, который еще не подсоединен, как ему положено, к двенадцатиперстной кишке, начинает капать желчь.
Представляете? Вы видите, как печень, бывшая еще недавно законсервированной, начинает робко функционировать в пока еще чужом для нее организме. Великое мгновение.
Убедившись, что она начала работать и что нигде уже нет кровотечений, мы начинаем окончательно завершать операцию. Так что чистого времени (на то, чтобы отрезать-пришить) уходит где-то часов пять, полностью же операция продолжается все пятнадцать.
— И все пятнадцать часов вы выстаиваете у операционного стола?
— Конечно, нет. В какой-то чрезвычайной ситуации я мог бы отстоять, но у нас пока такой надобности не возникало. А вообще-то в каждой пересадке задействован огромный коллектив людей. Только в самой операционной постоянно находятся человек десять, иногда пятнадцать. Кроме того, на операцию работают биохимическая, иммунологическая лаборатории, отделение переливания крови, которые постоянно дают нам сведения о состоянии пациента, снабжают продуктами крови...
— Меня, честно говоря, всегда интересовал вопрос о том, что чувствует хирург, проводящий такие сложные операции, как трансплантация, потому что жизнь больного буквально в руках врача. По-моему, это должно психологически давить, все время напоминать об ответственности, чем-то мешать работе...
— Представьте, когда я провожу операцию, я полностью концентрируюсь на самой операции, стремлюсь сделать свою работу как можно лучше — и все. Никаких посторонних мыслей.
Леонид ПЛЕШАКОВ
В материале использованы фотографии: Владимира СМОЛЯКОВА, East NEWS
