 |
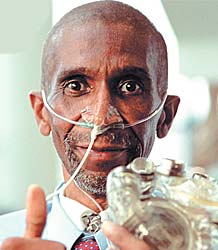
| Роберт Тулз демонстрирует один из агрегатов искусственного сердца, которое продлило ему жизнь на 151 день |
Титановое сердце
В июне прошлого года американские кардиохирурги в Еврейском госпитале Луисвилла, Кентукки, впервые имплантировали человеку, некоему Роберту Тулзу, портативное искусственное сердце, не требующее постоянной связи с внешним источником питания. Устройство AbioCor компании Abiomed Inc. сконструировано из титана и пластмассы и весит около килограмма. Его имплантируют в грудную клетку вместе с батареей, обеспечивающей автономную работу сердца в течение получаса. Подзарядка внутренней батареи производится через кожу от источника питания, который пациент носит на поясе. Устройство стоит около $70 тыс.
Всю вторую половину прошлого года мир следил за судьбой Роберта Тулза. Врачи давали ему около 60 дней жизни, AbioCor подарил ему 151 день. Еще в начале декабря состояние Тулза не внушало особых опасений. Он быстро поправлялся, мог гулять в парке, ездил на рыбалку. Всерьез рассматривалась возможность выписать его домой уже к Рождеству. Однако развились нарушения свертывания крови, тромбозы, инсульт. Причиной смерти стало желудочно-кишечное кровотечение.
К настоящему времени сделано шесть операций по пересадке искусственного сердца. И хотя выжили лишь трое пациентов, все шестеро прожили дольше, чем прогнозировали врачи.
Пациентам с искусственным сердцем запрещена физическая нагрузка, кроме того, они привязаны к источнику энергии — розетке или аккумулятору. Более простое устройство, которое не заменяет больное сердце, а лишь выполняет функцию насоса, пересажено уже сотням людей. Первый человек с искусственным насосом в груди, 62-летний англичанин Питер Хофтон, прожил уже более двух лет.
Устройство, получившее название Jarvik 2000, представляет собой турбину, расположенную рядом с сердцем и усиливающую сокращение сердечной мышцы. Оно снабжается энергией от внешней батареи, провода которой пропущены через череп и шею. Менять батарейки необходимо каждые восемь часов. Операция по установке устройства длится около 14 часов.
Благодаря Jarvik 2000 сердце пациента может отдыхать, восстанавливая свои функции. Через год после операции у большинства пациентов природное сердце начинает работать в несколько раз лучше, чем до операции.
Полиэтиленовая печень
Пересадка печени, которая гораздо сложнее сердца,— одна из самых дорогостоящих в мире операций. Ученые работают над искусственной печенью много лет, но пока процедура выращивания клеток печени остается очень длительной и не менее дорогостоящей, чем пересадка донорского органа.
Исследователям из Массачусетсского технологического института удалось создать синтетическую основу, на которой можно вырастить клетки печени. Подходящим для этой цели оказался полиэтиленоксид, не отторгаемый организмом человека. Клетки крысиной печени закрепляются на сетчатой подложке из этого материала и образуют нужную ткань. Уже сейчас она имплантируется пациентам, ожидающим пересадки печени, в экспериментальном порядке.
Кожа из пластика
 |
| Искусственные молочные железы |
Сейчас разрабатывается новый тип кожи — из особого типа пластика, который может восстанавливаться после повреждения, как живая ткань. Пластик содержит микроскопические капсулы, заполненные специальным веществом. "Когда такой материал ломают,— объясняет Скотт Уайт, член исследовательской группы из университета в Иллинойсе,— капсулы разрываются и вещество попадает в область повреждения. Повреждение затягивается подобно человеческой коже, на которой заживают ссадины и порезы". Лабораторные испытания показали, что новый материал способен после повреждения восстановить 75% своей прочности.
Разработка этого материала осуществляется в сотрудничестве с космической промышленностью: способность к регенерации чрезвычайно важна для любого устройства, находящегося в космосе и часто недоступного для ремонта.
Тефлоновые нервы
Во многих биотехнологических лабораториях мира сейчас работают над выращиванием искусственных нейронов. Если эта проблема будет решена, то осуществятся самые смелые мечты фантастов о пересадке сохранившегося головного мозга в новое тело. Сейчас специалисты нейрохирургического центра в Кливленде уже отрабатывают технику такой пересадки на животных. В качестве синтетической основы для выращивания искусственных нервов используется тефлон — материал, совершенно безвредный для организма. Рост нервных волокон происходит благодаря соединению тефлоновой основы с молекулами ламинина посредством атомов никеля. Первые операции на приматах проведены успешно.
Ученым под руководством профессора Вирджинии Ли из университета в Филадельфии, Пенсильвания, удалось в лабораторных условиях вырастить полноценные нервные клетки из раковых, а затем вживить их в мозг пациента, перенесшего инсульт. Врачи использовали сходство раковых клеток с эмбриональными стволовыми клетками, которые способны превращаться в специализированные клетки различных органов и тканей, в том числе и нервные. При этом раковые клетки перестают быть раковыми. В клинике Питтсбургского университета было проведено уже 12 успешных операций по вживлению искусственных нейронов в человеческий мозг.
Искусственные суставы
Одно из последних достижений биотехнологии — создание хрящевой ткани, способной к активной регенерации. Это действительно огромный успех, поскольку поврежденная суставная ткань не восстанавливается в организме. В клиниках США ежегодно оперируют более 500 тыс. больных с повреждениями суставного хряща, но хирургическое вмешательство лишь на короткое время облегчает положение пострадавших. Ученые из Гетеборгского университета в Швеции выделили клетки хряща из суставов 23 пациентов, вырастили культуру клеток, которая образовала хрящевую ткань, а затем имплантировали ее в поврежденный коленный сустав. Результат оказался превосходным: у 14 из 16 пациентов отмечено практически полное замещение поврежденного хряща новой тканью. Выращивание хрящевой ткани занимает, к сожалению, много времени — несколько недель, поэтому ученые разрабатывают методики более быстрого получения искусственных тканей.
Электронный глаз
Два года назад была сделана первая операция по вживлению человеку электронной зрительной системы. Она получает изображение с миниатюрной телекамеры и ультразвуковых датчиков, которые вмонтированы в очки. Эти сигналы обрабатываются портативным компьютером, который передает информацию на 68 платиновых электродов, введенных в мозг. Электроны стимулируют зрительную кору человека.
Разумеется, электронное зрение далеко от идеала, однако обладатель искусственного глаза может разобрать пятисантиметровые буквы с расстояния в полтора метра. Незрячий человек может правильно выбрать направление в незнакомой обстановке и свободно ездить, например, в нью-йоркском метро. Пока создателям электронного глаза не удалось обеспечить адекватное пространственное восприятие: во время демонстрации устройства его обладатель боялся столкнуться со стеной, находившейся от него довольно далеко.
В менее трудных случаях возвратить зрение может пересадка роговицы глаза. Как и хрящевая ткань, поврежденная роговица не может регенерировать, что обрекает пациентов на слепоту. Канадские исследователи из Оттавы научились выращивать искусственную роговицу. Побудили их к этому выступления общества защиты животных, которое возмущалось практикой токсикологических исследований новых продуктов и лекарств с использованием роговицы живых кроликов. Чтобы пощадить несчастных животных, была разработана технология выращивания искусственной роговицы, которая обладает всеми свойствами настоящей.
Единственное, что пока мешает пересаживать искусственную роговицу человеку,— это ее безудержный рост, напоминающий рост раковой опухоли. Ученые сейчас работают над расшифровкой гена, с помощью которого можно замедлять этот процесс.
Голубая кровь
 |
| Искусственная кожа |
Препарат не разрешен к применению в других странах из-за опасений заразить пациентов специфическими заболеваниями, в частности коровьим бешенством. Однако в условиях Африки реальный риск ВИЧ-инфицирования при переливании человеческой крови существенно выше, чем гипотетический риск передачи животных вирусов. К тому же препарат может храниться два года при комнатной температуре, а человеческая кровь — не более 42 дней и только в замороженном виде. В США и Западной Европе препарат разрешен к применению лишь в ветеринарной практике.
Между тем в России уже давно существует другой кровезаменитель — перфторан, созданный на основе соединения фтора с углеродом. Этот препарат, известный под названием "голубая кровь", лет десять назад наделал много шума, после чего о нем благополучно забыли.
Перфторан испытывался еще в годы советского присутствия в Афганистане и оказался эффективным средством против закупорки кровеносных сосудов — наиболее частой причины смерти при ранениях на войне. При черепно-мозговых травмах он позволяет предотвратить отек мозга, так как молекулы искусственной крови меньше по размеру, чем молекулы гемоглобина. Однако клинические испытания препарата были прерваны в результате ведомственных интриг и возобновились только в 1993 году. Два года назад было налажено промышленное производство искусственного кровезаменителя, который закупают для своих госпиталей МЧС и Министерство обороны.
Силиконовый пенис
Уже несколько лет в США и Европе (в том числе в России) делают фаллопротезирование. Силиконовый протез вставляют внутрь полового члена. Присоединенные к нему баллоны и насосы размещаются в мошонке. Внешне половые органы выглядят как обычно, но стоит пару раз сжать мошонку, и пенис приходит в состояние возбуждения. А последнюю разработку в этой области и надувать не надо: баллон подшивают в области лобка и при его соприкосновении с партнершей происходит немедленная эрекция. "Сдуть" пенис можно двумя-тремя движениями руки.
Как утверждает большинство пациентов, которым произведено фаллопротезирование, их сексуальная жизнь с приобретением нового прибора заметно улучшилась. Но вшивают его только тем пациентам, которым не помогают другие средства от импотенции.
Анус с насосом
Человеку можно восстановить любой орган — даже анус. Пациенты здесь обычно бывают двух категорий — женщины, пережившие тяжелые роды, и мужчины, имеющие нетрадиционную сексуальную ориентацию. Травма прямой кишки, как правило, является следствием сильного растяжения. Анус таких больных не способен сокращаться — содержимое кишечника попросту вываливается наружу по команде вегетативной нервной системы. А она, как известно, не зависит от сознания. Для таких больных и был разработан силиконовый сфинктер. Это силиконовое кольцо, которое располагают вокруг прямой кишки; насосы помещают в мягких тканях лобка. Одно нажатие — и происходит сжатие (или расслабление) сфинктера.
Пока пересажено около сотни силиконовых сфинктеров. Большинство пациентов довольны новым устройством, поэтому администрация по контролю за пищевыми продуктами и лекарственными средствами США разрешила выполнять операции всем нуждающимся.
Запчасти к человеку (156 kb)
АННА ФЕНЬКО

