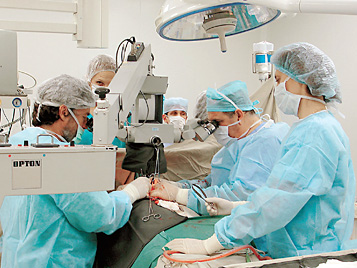
В конце октября российские хирурги впервые в мире смогли пересадить больному трахею вместе с источниками ее кровоснабжения. Как удалось выяснить «Огоньку», это не случайное везение: именно наши ученые первыми узнали, как снабжается кровью этот важнейший орган, связывающий гортань с легкими
Дело было так: больной Н. перенес тяжелейшую автомобильную травму. Потом была долгая реанимация с искусственной вентиляцией легких. В отделение хирургии легких и средостения Российского научного центра хирургии (РНЦХ) он попал потому, что от трахеи у него не осталось практически ничего. Трахея — это та самая трубка, по которой воздух из верхних дыхательных путей попадает в бронхи, а дальше в легкие. Но так воздух идет, если трахея на месте. У господина Н. на всем протяжении от гортани до места разветвления трахеи на правый и левый бронх было пустое место. Разрушился даже кусочек одной из стенок левого бронха. Никакие реконструктивные операции здесь уже не годились. Находиться дома с дыхательной трубкой больной не мог: трубку некуда было вставлять. При любых телодвижениях трубка вылетала из просвета дыхательных путей, и у больного начиналась асфиксия, то есть удушье.
— Как только мы его увидели, — говорит хирург, доктор медицинских наук Владимир Паршин, — мы были вынуждены вставить трубку в одно из легких и вырезать на одной из ее стенок дырочку, как бы глядящую в сторону, чтобы воздух попадал и в другое легкое.
Так больной Н. и жил все дни, пока его готовили к операции. Вариант был страшно рискованный: могли начать разрушаться бронхи и сами легкие. Но выбора у хирургов РНЦХ не было, и в октябре хирургическая бригада, которой руководил Паршин, взялась за пересадку больному донорской трахеи вместе с щитовидной железой. Операция шла несколько часов. Кроме самой трахеи сшивались невидимые глазу мельчайшие кровеносные сосуды диаметром меньше миллиметра. Это блестяще выполнил один из лучших российских микрохирургов — академик Николай Миланов. Он оперировал, глядя в сильнейший операционный микроскоп, а его руки опирались на специальные подставки.
Через очень короткое время после операции больной стал дышать сам. Он рвался общаться с другими больными и в душе был не прочь даже поговорить с журналистами. Впрочем, врачи ни с кем общаться не разрешили: после подобных операций слишком велик риск подхватить инфекцию. На момент написания этих строк состояние больного оценивалось как удовлетворительное, и врачи ходом событий были довольны
Вот так легко и красиво все выглядит в пересказе. На деле все не так просто.
БЛОК ПИТАНИЯ
Человеческая трахея — орган сколь жизненно важный, столь и невезучий. Особенно в нашей пьющей стране, где море травм, ожогов и отравлений. После всего этого у граждан нередко возникают стенозы трахеи, то есть такие ее сужения, когда в буквальном смысле нечем дышать. Часто стенозы случаются, если больному в той или иной тяжелейшей ситуации в разрез трахеи вставляют дыхательную трубку. Технологий, которые позволяют обойтись при таких оказиях без трубочки, на сегодняшний день практически нет. И когда больной после героических усилий врачей начинает ходить и дышать, дальше врачам (тем же самым или другим) приходится ломать голову над тем, как залатать стенку трахеи. Проблема эта не новая. Одно только отделение хирургии легких и средостения РНЦХ занимается трахеальной хирургией с середины 1970-х. Именно из этого отделения вышли в свет новые операции на трахее и бронхах, которые признаны и широко применяются во всем мире.
Поврежденную в самых разных ситуациях трахею когда-то пытались заменить трубками из самых разных материалов — на что только хватало воображения. Перепробовали и пластик, и металл. Пересаживали трахею, взятую от доноров. Не срабатывало ничего.
Пять лет назад о попытке пересадить донорскую трахею заявили хирурги из Российского онкологического научного центра. Операцию тогда провел лично директор РОНЦ, блестящий хирург Михаил Давыдов. Трансплантаты для операций подготовил и привез из Университета Майами американский ученый русского происхождения Федор Малинин. Онкологи надеялись на то, что в фактически мертвый каркас успеют прорасти живые клетки и как-то восстановить орган. Надежды оказались напрасными: трахея при подобном сценарии отторгалась через 12 — 18 часов после операции. Никакие клетки организма больного прорасти в нее не успевали.
Итак, даже донорская трахея упорно не хотела приживаться: она отторгалась и сужалась, не давая пациенту желанного второго дыхания. Вскоре стало ясно, почему хирургов преследуют неудачи. Говоря языком электриков, трахею никак не удавалось запитать. То есть обеспечить ее нормальное кровоснабжение. Можно было только гадать, как это сделать: ни один отдельно взятый крупный сосуд к трахее не ведет. Как же трахея снабжается кровью?
Вот тут-то практикам на помощь и пришли теоретики. На кафедре топографической анатомии 1-го мединститута профессор Сергей Дыдыкин выполнил блестящую, мирового уровня работу об особенностях кровоснабжения трахеи. Оказалось, что у трахеи очень хитрое кровоснабжение: трахею «обслуживают» мелкие, порой невидимые глазу сосудики, ведущие от соседних органов. В частности, от легких и щитовидной железы — всем нам хорошо известной.
О щитовидной железе (в быту мы ее чаще называем щитовидкой) и ее важности для организма знают почти все — во многом благодаря рекламе препаратов йода. Но о том, что сосуды этой железы еще и питают важнейшую дыхательную магистраль, до поры до времени не знали даже врачи. Теперь они это узнали. И крепко задумались: как же взять эти мельчайшие сосудики у донора и пришить реципиенту?
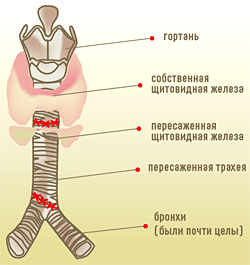
Напрашивался довольно дерзкий план: взять у донора (обычно это только что умерший человек, у которого констатирована смерть мозга) не только трахею, но и щитовидную железу. То есть не только работающую дыхательную магистраль, но и ее «блок питания». Вот такая была идея.
КОЛУМБИЙСКИЙ СЛЕД
Через два года после того, как работа профессора Дыдыкина была переведена на английский язык, из Нового Света пришла сенсационная новость: колумбийские хирурги из университетской клиники города Медельин впервые в мире произвели пересадку трахеи. Агентства сообщали, что уникальная операция под руководством доктора Луиса Фернандо Тинтинаго продолжалась около суток. Первые сообщения на информационных лентах появились 10 января 2003 года и были очень оптимистичными. Врачи не обнаружили никаких признаков отторжения трансплантата. Но оговорились, что полная уверенность в его приживлении может появиться лишь несколько месяцев спустя. А через эти самые несколько месяцев колумбийцы, что называется, «исчезли с экранов радаров».
— Мы пытались связаться с коллегами и хотя бы поздравить их с победой, — вспоминает Владимир Паршин. — Но они не отвечали на звонки и электронные письма. Мы ждали публикаций в журналах по хирургии. Но они не опубликовали ни одной статьи в научных журналах. Через какое-то время мы махнули рукой на все и прекратили поиски. Колумбия — своеобразная страна.
— Но вам хоть что-то удалось узнать о деталях той операции?
— Мы узнали, что с этой группой хирургов работали американцы, которые изучали систему иммунитета больного и искали признаки отторжения пересаженной трахеи. Но об отдаленных результатах вмешательства мы ничего узнать не смогли: последняя научная статья, которую мы нашли об этой операции, полностью была посвящена ультразвуковой диагностике. Все остальные заметки вышли в общественно-политических изданиях и просто констатировали, что колумбиец первым в мире пересадил трахею. По отрывочным сведениям мы поняли, что колумбийцы явно читали работы Сергея Дыдыкина — не могли не читать.
— Почему вы решили, что они опирались на русские ноу-хау?
— Потому что колумбийцы взяли у донора и трахею, и щитовидную железу. До опубликования работы Сергея Дыдыкина никто так не делал. Сразу оговорюсь: они восстанавливали кровоснабжение очень сложным способом, соединяя сосуды, практически не участвующие в кровоснабжении трахеи. Это значительно удлинило операцию. А дополнительное время не могло не сказаться на качестве пересаженного органа.
… Позже в эксперименте российские хирурги доказали, что колумбийский вариант был излишне травматичен. Скорее всего, он вряд ли мог закончиться хорошо. Видимо, поэтому колумбийцы ничего и не сообщили об отдаленных результатах операции.
ОСТОРОЖНЫЙ ОПТИМИЗМ
 Владимир Паршин подчеркивает: в отличие от горячих латиноамериканских коллег трубить о победе он не станет. Времени после операции прошло очень мало, а приживление любого донорского органа зависит от массы обстоятельств.
Владимир Паршин подчеркивает: в отличие от горячих латиноамериканских коллег трубить о победе он не станет. Времени после операции прошло очень мало, а приживление любого донорского органа зависит от массы обстоятельств.
— Мы хотели бы пока зафиксировать только одно: мы впервые пересадили трахею именно так, как ее, по нашим представлениям, нужно пересаживать — вместе с частью щитовидной железы.
— А что дальше?
— Если все пройдет гладко — через полгода позовем вас снова в гости и покажем пациента.
На этой ноте осторожного оптимизма мы заканчиваем разговор. Между тем эксперты не скупятся на похвалы. Специалисты по хирургии легких и средостения говорят не просто об успешной операции, но о настоящем технологическом прорыве: предложено решение проблемы, которая до сего момента считалась нерешаемой. Вдвойне важно, что это была настоящая командная игра всего РНЦХ имени академика Бориса Петровского. Технику операции на самой трахее разрабатывали легочные хирурги, технику операции на мельчайших сосудах — микрохирурги. Сказали свое слово и анатомы, которые до тонкостей изучили особенности кровоснабжения этой области. И другие специалисты — причем в таких областях, о существовании которых вне узких профессиональных кругов мало кто знает.
Впрочем, рядовому пациенту, попавшему в переделку, вряд ли есть дело до того, как назывались специалисты, давшие ему второе дыхание. Его интерес в том, чтобы высокотехнологичные операции как можно быстрее выходили из стен элитных московских клиник и качественно тиражировались по всей стране. От Москвы до самых...
И в том, чтобы дожить до светлых времен, когда так и будет.
Как пересадить трахею
 Про хирургию легких среднестатистический россиянин не знает почти ничего. Между тем стиль жизни в отдельно взятой стране отнюдь не способствует тому, чтобы наши легкие, трахея и бронхи были здоровы. Курят у нас повально и нещадно. Мелкие бронхиты и пневмонии все переносят на ногах и без диагноза. Топят во многих регионах угольком. Процент тюремного населения в России — один из самых высоких в мире, так что туберкулезных больных у нас уже и не считают.
Про хирургию легких среднестатистический россиянин не знает почти ничего. Между тем стиль жизни в отдельно взятой стране отнюдь не способствует тому, чтобы наши легкие, трахея и бронхи были здоровы. Курят у нас повально и нещадно. Мелкие бронхиты и пневмонии все переносят на ногах и без диагноза. Топят во многих регионах угольком. Процент тюремного населения в России — один из самых высоких в мире, так что туберкулезных больных у нас уже и не считают.
Даже в США, где стоически борются с курением и очень тщательно лечат все мелкие бронхиты и пневмонии, хронические заболевания легких стоят на четвертом месте среди всех причин смертности в стране. Причем рост смертности от сердечно-сосудистых заболеваний в Америке сейчас удалось остановить, а вот смертность от заболеваний легких растет. И это при том, что уровень хирургической помощи легочникам в США очень высок, операции отлично растиражированы и большой нужды в деньгах нет.
Досье «Огонька»
 Владимир Паршин родился в Москве в 1959 году. В 1983 году окончил первый лечебный факультет 1-го Московского медицинского института (ныне — Московская медакадемия им. И М. Сеченова). После окончания клинической ординатуры по хирургии с 1985 года работает в отделении хирургии легких и средостения РНЦХ РАМН (ранее — НЦХ АМН СССР). Начал с должности младшего научного сотрудника. В 1990 году защитил кандидатскую диссертацию, в 1995-м стал врачом высшей категории по специальности «Торакальная хирургия». В 2000 году в Южнокалифорнийском университете в Лос-Анджелесе (США) прошел стажировку по торакальной хирургии (в частности, по пересадке легких).
Владимир Паршин родился в Москве в 1959 году. В 1983 году окончил первый лечебный факультет 1-го Московского медицинского института (ныне — Московская медакадемия им. И М. Сеченова). После окончания клинической ординатуры по хирургии с 1985 года работает в отделении хирургии легких и средостения РНЦХ РАМН (ранее — НЦХ АМН СССР). Начал с должности младшего научного сотрудника. В 1990 году защитил кандидатскую диссертацию, в 1995-м стал врачом высшей категории по специальности «Торакальная хирургия». В 2000 году в Южнокалифорнийском университете в Лос-Анджелесе (США) прошел стажировку по торакальной хирургии (в частности, по пересадке легких).
В 2001 году защитил докторскую диссертацию, посвященную стенозам (сужениям вплоть до непроходимости. — Ред.) трахеи. В 2004 году стал руководителем отделения хирургии легких и средостения РНЦХ РАМН.
Автор более 100 научных работ и двух изобретений, соавтор трех монографий. Один из ведущих специалистов России и Европы по лечению рубцовых стенозов трахеи.
Фото: Алексей Сазонов; РНЦХ

