В российской медицине свершилась революция — впервые была проведена имплантация бионического глаза. Эта операция позволила пациенту прозреть в самом буквальном смысле слова — вновь увидеть свет
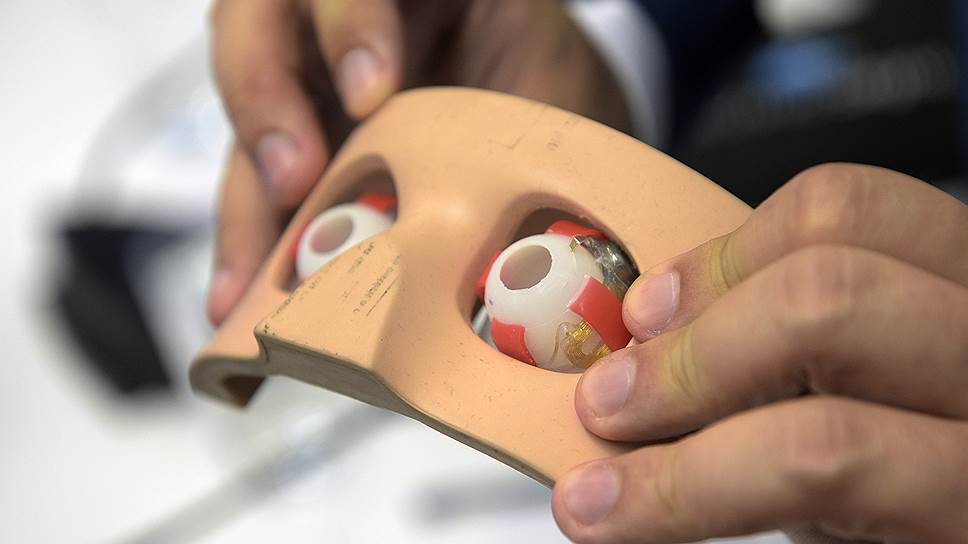
Бионический протез глаза позволяет прежде абсолютно слепому человеку видеть свет и силуэты
Фото: Глеб Щелкунов, Коммерсантъ / купить фото
Первая в России операция по вживлению бионического глаза шла шесть часов. Каждое движение хирурга выверено: у него под руками микроскопические кабели и детали сложнейшего устройства, требующие ювелирности. Работа идет сверхчувствительными инструментами, которые делают тончайшие разрезы. Время тут не ощущается: врачи шаг за шагом отрабатывают технологию. Зато за пределами операционной время тянется бесконечно. Нервничают родственники пациента, который приехал в Москву из Челябинска с робкой надеждой, что темнота, которая окружала его более 20 лет, рассеется. Нервничают коллеги по цеху и все, кто оказался причастен к этому событию. Когда профессор Христо Тахчиди, оперировавший пациента, наконец вышел из операционной, можно было констатировать, что имплантация прошла успешно. Но все ждали ответа на вопрос: удалось ли в конечном счете вернуть слепому человеку возможность вновь видеть? Ответа на него пришлось ждать несколько дней: когда зажили швы и разрезы, пациенту надели бионические очки и он увидел свет.
— В общем-то, глаз — это просто приспособление, которое передает картинку в мозг, а уже расшифровывает ее мозг,— рассказывает "Огоньку" Христо Тахчиди, профессор, директор Научного исследовательского центра (НИЦ) офтальмологии РНИМУ им. Н.И. Пирогова.— Но что делать, если глаз "не работает"? Вот это устройство, бионический глаз, и дает возможность достучаться до мозга и начать разговор.
Мы беседуем с Христо Тахчиди в том самом центре, где проходила операция, когда стало ясно, что само хирургическое вмешательство прошло успешно. Это означало, что в России положено начало новому типу высокотехнологичных операций, на которые до сих пор могли рассчитывать лишь пациенты за рубежом.
Штучный товар
Эпоха бионического глаза началась еще в начале 2000-х, когда Дэниел Паланкер и его коллеги из Стэнфордского университета разработали это устройство. А в 2004 году первый протез сетчатки глаза был вживлен 64-летней Линде Морфут из Лонг-Бич (Калифорния), у которой был диагноз "пигментный ретинит".
С тех пор конструкция менялась и совершенствовалась, а в прошлом году был создан принципиально иной тип бионического глаза, который может посылать видеосигналы через чип в мозг. Тогда же визуальный стимулятор был имплантирован в мозг 30-летней женщины, что позволило ей видеть вспышки света и различные очертания. Теперь аналогичная операция впервые проведена в России. Для этого был выбран новейший образец имплантата Argus II американской компании Second Sight.
В том, что операцию называют уникальной, нет никакого преувеличения. Действительно, кажется, повторить такое немыслимо. Тем не менее за десять с лишним лет сделано около 300 подобных операций во всем мире. И каждый раз фирма-производитель бионического глаза тщательно отбирала клинику, на базе которой будет использована эта технология.
В течение нескольких месяцев изучались возможности НИЦ офтальмологии: и имеющееся современное оборудование, технологии, и квалификация специалистов, работающих на нем. Почему предъявляется столько требований, и таких жестких, к хирургической бригаде, становится понятно, когда Христо Тахчиди раскрывает суть этой операции.


— Что такое бионический глаз? Если говорить упрощенно, это микрочип, вживленный в центральную зону сетчатки глаза и состоящий из 60 микроэлектродов, "подсоединенных" к головному мозгу,— поясняет профессор.— Но это только его внутренняя часть. Есть и внешняя конструкция: это очки с установленной на переносице микрокамерой, которая, собственно, и играет роль глаза и фиксирует изображение. На дужке со стороны прооперированного глаза крепится антенна, с которой вся информация передается в микропреобразователь, установленный на глазном яблоке и соединенный с помощью микрокабеля с микрочипом. Антенна передает на преобразователь сигнал, который трансформируется в электрический ток. Тот стимулирует сетчатку, вызывая нервный импульс, достигающий коры головного мозга. Благодаря этому импульсу наш мозг расшифровывает картинки, которые глаза, словно камеры, просто сканируют.
Сплошная физика с приставкой "микро". Собственно, в этом и заключалась особенность операции — вся эта микроконструкция требовала практически ювелирной работы. Манипуляции проводились крайне осторожно, чтобы случайно что-нибудь не смять или не сломать. Для этого на все инструменты надевались силиконовые трубочки. Каждое движение точно вымерено, все должно быть сделано правильно с первого раза — второй попытки быть не может.
Другая особенность этой операции — в том, что всю эту сложнейшую и одновременно деликатную конструкцию надо было собрать воедино — и на глазу, и внутри него. Это требовало постоянного переключения с одного процесса на другой, потом на третий и снова возвращения к первому. Вся операция длилась около шести часов.
— Напряжение было огромное, ни с чем не сопоставимое,— рассказывает Христо Тахчиди.— Ты сконцентрирован на том, чтобы все сделать с минимальным количеством движений.
— Наверное, давил груз ответственности и всеобщего внимания? — предполагаю я.
— Думать, как оценят тебя, это гиблое дело для хирурга. Хирург должен видеть проблему и мобилизоваться, чтобы с ней справиться. Он не должен отвлекаться на посторонние мысли, думать, а не больно ли больному. Это вредные мысли для хирурга. До операции — пожалуйста, анализируй, взвешивай, думай. Но только вошел в операционную — все побочные мысли отсекаются и начинается работа. Здесь все должен сделать четко, грамотно, безошибочно, с минимальными повреждениями. Любая хирургия — загадка, всегда новая. Такой кроссворд, который надо решить в системе жесткого блица и принять единственно правильное решение.
Показано прозреть
Было ли принято хирургом то самое единственно верное решение? Ответа на этот вопрос больше всего ждал сам пациент — Григорий Александрович Ульянов из Челябинска. Его слепота не врожденная. Родился он зрячим, а терять зрение начал в молодости. Тогда же ему поставили диагноз — пигментная дистрофия сетчатки. При этом заболевании атрофируется периферия сетчатки, и поле зрения постепенно сужается — сначала до размеров небольшого коридорчика, затем пропускает лишь узкий луч света и в конце концов наступает кромешная тьма.
Причины этого заболевания пока до конца не изучены. Известно лишь, что оно связано с генетическими особенностями, найден даже ген, который отвечает за это заболевание. Проявляется оно в раннем возрасте, присуще в основном мужчинам. И именно это заболевание является прямым и пока единственным показанием к вживлению бионического глаза.
Сейчас очень важно, чтобы у нас в стране создали свой бионический глаз, и такие разработки уже идут
Пациента отбирали тоже долго, он, как и врачи, должен был соответствовать определенным критериям. Когда Григорий Александрович впервые услышал о возможной операции, поначалу решил отказаться. Со своей слепотой он давно примирился и научился как-то жить, тем более что вернуть стопроцентное зрение ему не обещали.
Он через весь город ездит на работу на завод, сам ходит в магазин и выполняет разную домашнюю работу. Семья всячески ему помогает. Стоило ли рисковать? И все же его убедили попробовать. Удачный исход операции обещал, что он более уверенно сможет чувствовать себя и дома, и на улице. А еще, как рассказал сам Григорий Александрович, вдруг подумалось: сделают операцию — и он сможет участвовать в заводской художественной самодеятельности, показывать фокусы, которыми увлекался еще с молодости.
Иногда для окончательного принятия решения нужна самая малость. Вот такой малостью стала надежда вернуться к забытому хобби. И накануне его 59-го дня рождения Григорию Ульянову провели операцию по вживлению бионического глаза.
Свет в конце туннеля
Разумеется, главный вопрос: видит ли он после операции и что именно? Даже самые высокие и передовые технологии пока не могут полностью вернуть привычное нам зрение. Проведенная операция рассеяла темноту и позволила ему видеть мир в черно-белом цвете с оттенками серого, при этом контуры рассматриваемых объектов размытые. Четче видны белые предметы на черном фоне или движущиеся предметы.
Теперь мир для него — белые пятна разной конфигурации, которые необходимо научиться "читать". Тахчиди так и говорит: после операции пациента ждет обучение новому зрению. Разработаны специальные международные программы, которые предусматривают видеоряд отдельно для дома, отдельно для улицы и т.д. Пациент должен будет все это выучить — точно так же, как учат другой язык. Пятна, расположенные треугольником, это, например, стол, другая конфигурация означает тарелку или чашку. И все это надо запомнить.

Профессор Христо Тахчиди готовился к имплантации бионического глаза два года. Он стал первым в России хирургом, выполнившим столь сложную операцию
Фото: Юрий Машков / ТАСС
Какие ощущения дарит ему новый мир? Сам Григорий Александрович лишь застенчиво улыбается в ответ на этот вопрос. Он пока еще только привыкает к новым ощущениям. Почти 20 лет прошли в кромешной темноте, и когда ему впервые надели бионические очки, он растерялся от обилия вспышек и белых пятен, ворвавшихся в его жизнь. Но Тахчиди уверен: пациенту еще только предстоит оценить эти перемены:
— Сейчас у него идет процесс адаптации к этому устройству. Пытается понять, что видит, на каком расстоянии расположен предмет. Вообще он делает потрясающие успехи в освоении нового зрения: точно пересчитал количество людей, стоящих вокруг него в белых халатах, с первого раза "увидел" белый шарик на черном фоне и смог взять его в руки. Хотя такой навык появляется обычно спустя месяцы обучения.
Впрочем, Ульянову предстоит учиться не только новому "языку", но и приноровиться управлять им. Микрокамера, расположенная на переносице, стационарная. И если в ответ на звук или свет нам достаточно лишь перевести взгляд в эту сторону, не меняя подчас положения головы, то камера такой мобильности не позволяет. Человек должен наклониться или повернуть голову, чтобы камера "поймала" картинку.
Еще один вопрос, который неизбежно возникает: могут ли другие незрячие люди надеяться на эту технологию, позволяющую прозреть? Ответ звучит не очень оптимистично: вряд ли такая операция станет рутинной, по крайней мере в ближайшее время. Во-первых, слишком высока ее стоимость — больше 6 млн рублей. Поэтому финансирование ее обеспечивали различные организации, в том числе Благотворительный Фонд Алишера Усманова "Искусство, наука и спорт". Этот проект стал логическим продолжением той работы, которую Фонд проводит уже более четырех лет. В 2013 году началась его программа "Особый взгляд", главная цель которой — забота о людях со зрительными патологиями.
Понятно, что ни сам пациент, ни система ОМС оплатить эту операцию не смогут: в некоторых регионах такая сумма составляет едва ли не весь бюджет местного здравоохранения.
Во-вторых, для проведения этой высокотехнологичной операции нужны хорошие клиники, где есть и инновационное оборудование, и грамотные медицинские кадры. Впрочем, по мнению профессора Тахчиди, эта задача вполне решаема:
— Если государство поставит такую цель, то будет и возможность создать несколько таких центров, финансировать их, обучить специалистов. В общем, программа вполне выполнимая, но сложная, как и все новое.
После успешной операции Минздрав России заявил о планах внести ее в перечень программы бесплатной высокотехнологичной помощи. Но когда это произойдет — не ясно. "Сейчас очень важно, чтобы у нас в стране создали свой бионический глаз, и такие разработки уже идут",— заявила замминистра здравоохранения Татьяна Яковлева.
С другой стороны, наука не стоит на месте, и, кто знает, может, через некоторое время технология усовершенствуется или будет найден новый способ вернуть зрение. Кстати, операции подобного рода всегда делают только на одном глазу — это обычная тактика в офтальмологии.
— Мы делаем операцию на одном глазу и смотрим на результат,— объясняет Христо Тахчиди.— Если результат устраивает, то можно оперировать и другой глаз.
Надо сказать, природа мудро придумала два глаза. Второй — как бы резервный, на случай, если наука изобретет что-то новое.


