Наука стройных битов
Кардиология
Врачи предупреждают, что не стоит игнорировать сигналы организма. Некоторые, испытывая боли в груди, предпочитают подождать с обращением к специалисту, но промедление может стоить человеку гибели клеток миокарда
Фото: Евгений Переверзев, Коммерсантъ
Врачи предупреждают, что не стоит игнорировать сигналы организма. Некоторые, испытывая боли в груди, предпочитают подождать с обращением к специалисту, но промедление может стоить человеку гибели клеток миокарда
Фото: Евгений Переверзев, Коммерсантъ
Сердечно-сосудистые заболевания занимают лидирующую позицию в списке причин смертности и инвалидизации населения. В Петербурге ситуация планомерно меняется благодаря созданию специализированной инфраструктуры, повышению доступности высокотехнологичной помощи и информированности населения о факторах риска возникновения этих нарушений. По некоторым оценкам, профилактика может предотвратить до 80% обусловленных ими преждевременных смертей.
Эксперты отмечают, что уже несколько лет подряд в России наблюдается снижение смертности от сердечно-сосудистых заболеваний (ССЗ). При этом, по данным информационного сборника «Сердечно-сосудистая хирургия — 2019» Национального медицинского исследовательского центра сердечно-сосудистой хирургии им. Бакулева, несмотря на серьезные мероприятия по улучшению доступности и качества лечения, крайне высокими остаются показатели по доле смертей от ишемической болезни сердца (ИБС). Лидером среди причин летальности остается повторный инфаркт миокарда — в 21,1% случаев.
Общая заболеваемость ССЗ повышалась, но незначительно: в 2019 году среди взрослых было зарегистрировано 31 949 случаев на 100 тыс. населения, 1937 случаев — среди детей до 15 лет и 5,2 тыс. случаев — среди подростков 15–17 лет.
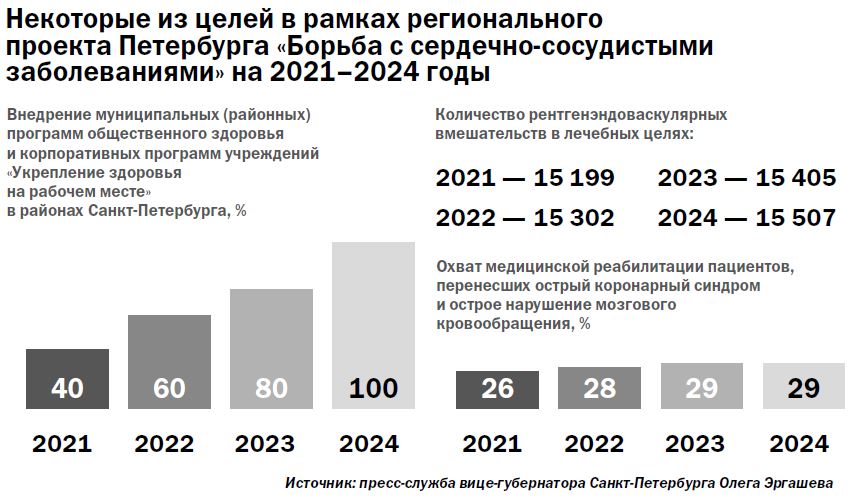
Объем оперативного лечения у больных с сердечно-сосудистыми заболеваниями вырос примерно на 8,5%. Число пролеченных больных ИБС с применением аортокоронарного шунтирования в 2019 году составило 40 313 (в 2018 и 2017 годах их было 39 216 и 35 889 соответственно), с применением чрескожных коронарных вмешательств и стентирования — 204 724 (в 2018-м — 197 017, в 2017-м — 183 612).
«Национальный проект "Здравоохранение", внедренный бывшим министром здравоохранения Вероникой Скворцовой, включал в себя создание региональных сосудистых центров, которые должны были заниматься лечением пациентов с острым коронарным синдромом. Очень часто таким пациентам назначалась консервативная терапия, из-за которой больные теряли время, а врачи — "жизнеспособный" миокард,— рассказывает заведующий отделением рентгенэндоваскулярных методов диагностики и лечения заболеваний сердца и сосудов клинического госпиталя в подмосковной деревне Лапино Ашот Григорьян.— С появлением региональных сосудистых центров пациентам, попавшим туда, в течение ближайших часа-двух выполнялась коронарография со стентированием, что позволяло избежать осложнений на фоне инфаркта. Таким образом, нам удалось переломить ситуацию в лучшую сторону: пациенты сразу попадали в специализированные учреждения — в результате статистика начала улучшаться».
По словам Гелены Березовской, старшего научного сотрудника научно-исследовательской лаборатории клинической ангиологии Национального медицинского исследовательского центра им. Алмазова, появление новой коронавирусной инфекции в последние полтора года значительно осложнило положение пациентов этого профиля. «Поскольку до начала пандемии практически ничего не было известно об особенностях развития данной инфекции у людей и ее влиянии на сопутствующие заболевания, потребовалось немало времени и сил для того, чтобы выработать стратегию и тактику лечения наших пациентов. Однако избавление от COVID-19 для всех без исключения людей с хроническими заболеваниями, в том числе и сердечно-сосудистыми, не гарантирует возврата в прежнее состояние. У большинства наших пациентов развиваются осложнения с вовлечением других органов и систем, что требует длительного периода реабилитации с привлечением специалистов различных профилей»,— поясняет эксперт.
«Борьба с сердечно-сосудистыми заболеваниями» вошла в национальный проект «Здравоохранение» наряду с шестью другими направлениями. И оно чрезвычайно актуально, так как в стране достаточно много пациентов молодого, трудоспособного возраста, страдающих ишемической болезнью сердца и острым коронарным синдромом, замечает Ашот Григорьян.
Благодаря проекту в 2020 году в России пролечено 227 тыс. человек с ИБС и 164 тыс. — с инфарктом миокарда. «Он реализуется с заметной положительной динамикой. В первую очередь потому, что пациенты сразу попадают именно туда, куда надо. Скорая помощь знает, куда вести людей с ОКС, и больные не теряют драгоценного времени,— подчеркивает господин Григорьян.— Другой вопрос, что сами пациенты продолжают достаточно халатно относиться к своему здоровью. Некоторые, испытывая боли в груди, предпочитают не вызывать скорую, а отлежаться дома и заняться самолечением. У нас был случай, когда мужчина в течение трех дней терпел боли и только на четвертый решил обратиться за помощью. Мы сделали все возможное. Но, к сожалению, слишком много времени было потеряно, и большая часть клеток миокарда погибла. Поэтому итог гораздо хуже, чем мог бы оказаться, обратись пациент к медикам сразу».
По мнению госпожи Березовской, главная проблема в сфере сердечно-сосудистых заболеваний отчасти заключается в том, что современные возможности профилактики, лечения и реабилитации доступны, но не используются в полной мере. «Однако трудно рассчитывать на высокую мотивацию со стороны пациентов после двадцатиминутной консультации или формальной диспансеризации в поликлинике,— говорит эксперт.— Ситуация усугубляется недостаточной информированностью наших граждан, которая в условиях роста интереса к здоровому образу жизни и профилактике заболеваний с лихвой возмещается информацией из альтернативных источников, как правило, далеких от медицины».
«Наши граждане не доверяют врачам и предпочитают заниматься самолечением. И с этим бороться сложнее всего. Хотя технологии, которые сейчас доступны россиянам, абсолютно сопоставимы с теми, которые используются в Европе и США, а стандарты лечения соответствуют общемировой практике»,— резюмирует господин Григорьян.
По словам руководителя петербургской страховой тендерной площадки Юрия Волкова, в изменении этих паттернов помочь могли бы развитие добровольного медицинского страхования для физических лиц или специализированного страхования от сердечно-сосудистых рисков, поскольку поведение граждан в системах ДМС и ОМС имеет существенные различия.
«В первом случае потребление услуг зачастую оказывается избыточным — застрахованные слишком настойчиво ищут у себя болезни. При этом за услугами по полису ОМС многие обращаются только в крайних случаях,— иллюстрирует он.— Но проблема распространения ДМС среди физлиц — в низкой платежеспособности населения и недоверии к страхованию. Поэтому без программ софинансирования со стороны государства такие "кардиостраховки" вряд ли получат значительное распространение».
Как в Петербурге, так и в России в целом, по наблюдению Гелены Березовской, на особом подъеме сейчас находится интерес к кардиореабилитации. Алексей Шмонин, доцент кафедры физических методов лечения и спортивной медицины Первого Санкт-Петербургского государственного медицинского университета им. акад. Павлова (ПСПбГМУ им. Павлова), отмечает, что это часть кардинальных реформ в сфере здравоохранения России. В 2021 году вступил в силу приказ Минздрава РФ № 788н «Об утверждении порядка организации медицинской реабилитации взрослых». «Последние 15 лет много внимания уделялось лекарственному и хирургическому лечению сердечно-сосудистых заболеваний. И система лечения была построена на хорошем уровне,— рассуждает эксперт.— Теперь предпринимается следующий шаг — реабилитация пациентов».
Но представление о ней все еще редко выходит за рамки формулы «ЛФК + бассейн + физиолечение + массаж», продолжает госпожа Березовская. «Огромным прорывом в этой области является создание в нашем городе центров, которые оказывают специализированную помощь по реабилитации пациентов, объединяя усилия специалистов различных профилей, что позволяет решать многоплановые проблемы коллегиально. Их особенность в том, что реабилитация проводится в сопровождении узких специалистов и специалистов смежных профилей, с применением технологий телемедицины»,— объясняет она.
«Основой реабилитации является восстановление нормальной жизнедеятельности, где больной может делать все что хочет, имеет хорошее качество жизни и независим от сторонней помощи. В порядке прописана новая модель реабилитации по кардиологическому профилю. С больным работает реабилитационная команда: врач-реабилитолог, эрготерапевт, клинический психолог и специалист по ЛФК и физической терапии»,— перечисляет господин Шмонин.
Правда, он констатирует, что многие пациенты, которые нуждаются в реабилитации, не могут ее получить. Наблюдается дефицит специалистов новых реабилитационных специальностей и центров, которые соответствуют новому приказу. «Минздрав и вузы предпринимают усилия по профессиональной переподготовке специалистов. Пока что в России не хватает около 25 тыс. реабилитационных команд, 20% которых будет работать в кардиологической реабилитации»,— описывает господин Шмонин масштаб проблемы.
В целом, подчеркивает Ашот Григорьян, основной тенденцией в сфере сердечно-сосудистых заболеваний должна стать их профилактика, которая включает нормальное питание, полноценный отдых, отказ от вредных привычек и — в обязательном порядке — профилактические осмотры у кардиолога. Например, людям старше 45 лет необходимо приходить к врачу, даже если ничего не болит, минимум раз в год, чтобы сделать электрокардиограмму и пройти тесты на ишемию.
«Что касается лечения, то по инфаркту миокарда мы уже вышли на определенное плато, система отработана и все знают, что делать. На первый план теперь выходят инсульты. Основная задача — скорейшая доставка таких пациентов в сосудистые центры и проведение оперативного хирургического лечения по извлечению тромбов из сосудов головного мозга,— говорит господин Григорьян.— Подобные операции сегодня доступны бесплатно не только в государственных больницах, но также и в частных клиниках, которые работают с ОМС. Такие клиники включены в маршрутную сеть, и скорая помощь привезет туда пациента, если клиника окажется ближайшей по месторасположению».